Miliony lidí po celém světě trpí obstrukční spánkovou apnoí (OSA), aniž by o tom věděli. Bez včasné diagnózy a léčby jsou tito lidé vystaveni vyššímu riziku chronických onemocnění a zhoršené kvality života.
ZÁKLADNÍ PRŮVODCE
Lékařská recenze: Jimmy Almond, M.D.
Spánková apnoe je potenciálně život ohrožující stav, při němž dochází k částečnému nebo úplnému zablokování dýchacích cest, což během spánku způsobuje opakované přerušení dechu. To vede k chronickému nedostatku kyslíku a narušení spánku, což negativně ovlivňuje každodenní fungování a kvalitu života.
Obstrukční spánkovou apnoí (OSA) trpí téměř 30 milionů Američanů, přičemž 80 procent z nich zůstává nediagnostikovaných – a tudíž neléčených. Pokud není léčena, výrazně zvyšuje riziko kardiovaskulárních onemocnění, metabolického syndromu, úbytku kognitivních funkcí a celé řady dalších chronických stavů. Může dokonce vést k předčasnému úmrtí.
V České republice trpí obstrukční spánkovou apnoí odhadem až 10 % dospělé populace, přičemž většina případů zůstává nediagnostikována. Podle odborných odhadů může mít středně těžkou až těžkou formu OSA přibližně 5 až 10 % mužů a 3 až 5 % žen ve věku nad 40 let.
OSA může postihnout lidi všech věkových kategorií a zdravotního stavu, nejčastěji se však vyskytuje u osob s nadváhou či obezitou, zejména u mužů. S rostoucí mírou obezity přibývá i případů spánkové apnoe.
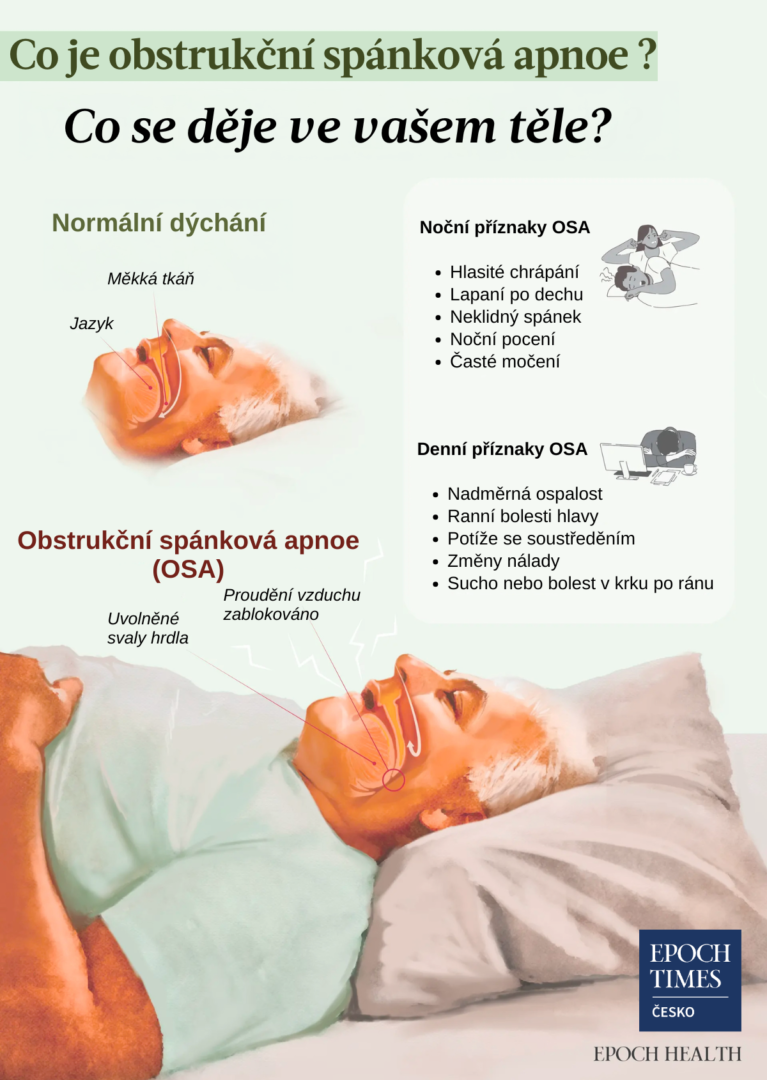
Jaké jsou příznaky a projevy obstrukční spánkové apnoe?
Příznaky OSA se velmi liší – u některých lidí se nemusí projevit vůbec. Mnozí si proto svou poruchu neuvědomují, dokud jejich potíže s dýcháním během spánku nepozoruje někdo jiný. Za typický projev se považuje nadměrná denní spavost, která výrazně snižuje kvalitu života.
Noční příznaky OSA
- Hlasité, přetrvávající chrápání
- Lapání po dechu, dušení nebo funivé zvuky během spánku
- Pozorované zástavy dechu
- Neklidný spánek s častým převalováním
- Noční pocení
- Časté močení během noci
Denní příznaky OSA
- Nadměrná spavost nebo únava
- Ranní bolesti hlavy
- Potíže se soustředěním nebo problémy s pamětí
- Změny nálad, včetně podrážděnosti, úzkosti nebo deprese
- Probuzení s pocitem sucha v ústech nebo s bolestí v krku
Jaké existují typy obstrukční spánkové apnoe?
Spánková apnoe je řazena mezi poruchy dýchání ve spánku a rozlišujeme tři hlavní formy:
- Obstrukční spánková apnoe (OSA): Nejběžnější typ, při němž dochází během spánku k zablokování dýchacích cest.
- Centrální spánková apnoe: Stav, kdy mozek nedává tělu signál k dýchání.
- Komplexní spánková apnoe: Forma, která se může objevit během léčby OSA pomocí přetlakového přístroje (CPAP – Continuous Positive Airway Pressure).
Ačkoli nebyly stanoveny oficiální podtypy OSA, u různých jedinců se může projevovat odlišně. Tyto rozdíly, označované jako fenotypy, ovlivňují způsob, jakým dochází k obstrukci dýchacích cest.
Pozicemi ovlivněná OSA
Jedním z fenotypů je tzv. pozicemi ovlivněná obstrukční spánková apnoe (POSA – positional OSA), která postihuje přibližně 55 procent dospělých s OSA a 58 procent obézních dětí a dospívajících.
POSA nastává tehdy, když se poruchy dýchání výrazně zhoršují při spánku na zádech (v poloze vleže na zádech) ve srovnání s jinými polohami při spánku.
Ačkoli se definice mohou lišit, POSA se obvykle diagnostikuje tehdy, pokud je počet zástav dechu (apnoí) nebo částečných blokád (hypopnoí) při spánku na zádech alespoň dvojnásobný oproti jiným spánkovým polohám.
POSA se nejčastěji vyskytuje u mírných forem OSA a častěji postihuje mladší muže a osoby s nižším indexem tělesné hmotnosti (BMI).
Exkluzivní POSA (e-POSA)
U exkluzivní formy POSA (e-POSA) se poruchy dýchání vyskytují výhradně při spánku na zádech. Když osoby s touto poruchou přejdou do postranní polohy, jejich dýchání se výrazně zlepší.
Pacienti s diagnostikovanou e-POSA obvykle dobře reagují na tzv. polohovou terapii, která zahrnuje různé techniky navržené tak, aby odrazovaly od spánku na zádech.
Co způsobuje obstrukční spánkovou apnoi?
U OSA dochází během spánku k uvolnění svalů v oblasti hrdla, což způsobí, že měkké tkáně a jazyk zapadnou do dýchacích cest a zablokují proudění vzduchu do plic.
Snížené nervové řízení
Při oslabeném nervovém řízení ztrácejí svaly v dýchacích cestách napětí, což vede k jejich částečnému nebo úplnému kolapsu a omezení proudění vzduchu.
Když hladina kyslíku v těle klesá a hladina oxidu uhličitého stoupá, mozek aktivuje nervový systém a na krátký okamžik tělo probudí – často s lapáním po dechu nebo dušením – aby obnovilo dýchání.
Četnost těchto epizod se měří pomocí indexu apnoe-hypopnoe (AHI), který udává počet apnoí a hypopnoí za hodinu spánku:
- Mírná OSA: 5 až 15 událostí za hodinu
- Středně těžká OSA: 15 až 30 událostí za hodinu
- Těžká OSA: více než 30 událostí za hodinu
Další přispívající faktory
Přibližně v 70 procentech případů je OSA způsobena kombinací anatomického zúžení dýchacích cest a jednoho nebo více z následujících faktorů, vedle vlivů genetických, strukturálních a životního stylu:
- Svalová a dechová regulace: Slabé svaly dýchacích cest zvyšují riziko jejich kolapsu.
- Přesun tekutin: Vleže dochází k přesunu tekutin z dolních končetin do oblasti krku, zejména u osob se srdečními nebo ledvinovými potížemi.
- Zánět: Opakované poklesy hladiny kyslíku, známé jako intermitentní hypoxie, spouštějí zánětlivou reakci, která způsobuje otoky tkání v horních dýchacích cestách – včetně mandlí, nosohltanových mandlí a měkkého patra – a zvyšuje jejich náchylnost ke kolapsu během spánku.
- Oxidační stres: Zhoršená funkce cév omezuje průtok krve a zhoršuje stav dýchacích cest.
Bludný kruh OSA
Nízká hladina kyslíku během spánku narušuje jeho kvalitu a snižuje citlivost na leptin – hormon, který reguluje chuť k jídlu a metabolismus – což ztěžuje udržení hmotnosti. Zároveň nedostatek kyslíku zhoršuje řízení dechu a poškozuje střevní mikrobiom i střevní bariéru.
Tyto poruchy aktivují v těle reakci „bojuj nebo uteč“, což vede k chronickému zvýšení srdeční frekvence a krevního tlaku.
Kombinace nekvalitního spánku, metabolických změn a aktivace nervového systému podporuje přibývání na váze, narušení střevní rovnováhy a zvýšenou propustnost střevní stěny, čímž dále zhoršuje kvalitu spánku. Tento samoposilující proces spouští rozsáhlý zánět a oxidační stres, které poškozují buňky a tkáně v celém těle.
Se stupňujícím se zánětem dochází k rozvoji inzulinové rezistence, hypertenze, kardiovaskulárních onemocnění a neurologických poruch. Výsledné zvýšení množství tělesného tuku, zejména v oblasti břicha, podporuje další zánět a zhoršuje příznaky OSA – čímž dále upevňuje celý bludný kruh.
Kdo je ohrožen vznikem obstrukční spánkové apnoe?
Existuje řada faktorů, které zvyšují riziko vzniku OSA. Ty lze rozdělit na neovlivnitelné a ovlivnitelné.
Neovlivnitelné rizikové faktory:
- Věk: Riziko se zvyšuje s věkem a ustaluje se přibližně kolem 65. roku.
- Pohlaví: Muži mají přibližně 1,5krát vyšší pravděpodobnost výskytu OSA než ženy, i když se tento rozdíl po menopauze zmenšuje – pravděpodobně v důsledku hormonálních změn a přerozdělení tělesného tuku.
- Rasa: Riziko se liší podle etnické příslušnosti. Asiaté mají vyšší pravděpodobnost vzniku OSA i její závažnější průběh, a to navzdory nižší míře obezity – patrně kvůli specifickým kraniofaciálním rysům. Výzkumy dále ukazují vyšší výskyt středně těžké až těžké OSA u mladistvých asijských mužů, častější chrápání u dospělých Hispánců a závažnější průběh nemoci u mladistvých Hispánců.
- Kraniofaciální anatomie: Určité rysy lebky a obličeje přispívají ke zúžení dýchacích cest a zvyšují riziko OSA. Mezi tyto faktory patří malá čelist, ustupující brada, velký jazyk, kratší nebo strměji skloněná spodina lebky a níže uložená jazylka (malá kost ve tvaru písmene U, která podpírá jazyk).
- Genetika a rodinná anamnéza: Riziko se zvyšuje u osob, které mají v rodině blízké příbuzné s OSA. Čím více členů rodiny je postiženo, tím je pravděpodobnost vyšší.
Ovlivnitelné rizikové faktory:
- Tělesná konstituce: Vysoký index tělesné hmotnosti (BMI) a centrální obezita představují nejsilnější rizikové faktory OSA.
- Obvod krku: Větší obvod krku – více než 43 cm u mužů a více než 38 cm u žen – zvyšuje riziko OSA tím, že zužuje dýchací cesty.
- Zvětšené mandle a nosohltanové mandle: Ztěžují proudění vzduchu a představují významný rizikový faktor zejména u dětí.
- Těhotenství: Vyvolává hormonální změny, přírůstek hmotnosti a růst dělohy, což zvyšuje riziko OSA. Až polovina těhotných žen chrápe a u mnohých se rozvine pozicemi ovlivněná OSA (POSA).
- Znečištěné ovzduší: Zvyšuje riziko OSA tím, že vyvolává zánět dýchacích cest, jejich otok a přesuny tekutin.
- Dýchací potíže: Onemocnění jako astma, problémy s dutinami a ucpaný nos zvyšují pravděpodobnost vzniku OSA.
- Konzumace alkoholu: Zvyšuje riziko OSA o 25 % a zhoršuje průběh apnoí i okysličení organismu.
- Kouření: Zvyšuje riziko OSA i chrápání. Pasivní kouření je také spojováno s pravidelným chrápáním, zatímco u bývalých kuřáků se zvýšené riziko neprokázalo.
Jak se diagnostikuje obstrukční spánková apnoe?
Při podezření na OSA využívají praktičtí lékaři různé screeningové nástroje – například dotazníky nebo škály denní spavosti – k posouzení rizika a vyloučení jiných možných příčin. Pokud výsledky naznačují vysoké riziko, následuje doporučení ke spánkovému specialistovi, který provede klinické zhodnocení a tzv. noční spánkovou studii – polysomnografii (PSG). Ta monitoruje mozkovou aktivitu, srdeční rytmus, dýchání a hladinu kyslíku a slouží k diagnostice poruch spánku. Vyšetření se obvykle provádí ve spánkovém centru nebo nemocnici.
Pokud polysomnografie není možná nebo ji nehradí pojišťovna, alternativou může být domácí testování spánkové apnoe nebo vyšetření mimo zdravotnické zařízení. Tyto přístupy bývají pohodlnější a nákladově efektivnější. Domácí testy využívají přenosná zařízení, která během spánku zaznamenávají dechové vzorce, okysličení a někdy i srdeční rytmus.
Vyšetření v rámci funkční medicíny
Praktici funkční medicíny mohou využívat další testy, které pomáhají odhalit hlubší příčiny přispívající ke vzniku OSA. Tyto metody poskytují ucelený pohled na pacientovo zdraví a umožňují navrhnout individualizovanou léčbu.
Mezi možná vyšetření patří:
- Komplexní analýza stolice: Posuzuje složení střevní mikrobioty a stav střevní sliznice s cílem odhalit nerovnováhy, které mohou ovlivňovat systémový zánět a závažnost OSA.
- Kardiometabolické vyšetření: Sleduje hladinu glukózy, inzulinu, pokročilé lipidové profily (včetně velikosti a počtu částic LDL, ApoB a lipoproteinu(a)) a zánětlivé markery s cílem zhodnotit metabolické a kardiovaskulární zdraví.
- Hormonální profil: Měří sérové hladiny hormonů štítné žlázy (TSH, volný T3, volný T4, reverzní T3, protilátky proti štítné žláze) a slinné pohlavní hormony i kortizol, aby bylo možné posoudit jejich vliv na kvalitu spánku a dechovou funkci.
- Nutriční testy a testování citlivosti na potraviny: Pomáhají odhalit nedostatky mikronutrientů, potravinové alergie a intolerance, které mohou přispívat k zánětu, metabolické dysfunkci a špatné kvalitě spánku.
Jaké jsou možné komplikace obstrukční spánkové apnoe?
Procesy spojené s OSA – jako je nízká hladina kyslíku, přerušovaný spánek, zvýšená aktivace sympatického nervového systému, metabolická dysregulace, zánět, oxidační stres a dysfunkce cévní výstelky – mohou vést k závažným zdravotním komplikacím.
Studie ukazují, že neléčená OSA může způsobit řadu vážných zdravotních problémů, včetně:
- Kardiovaskulárních onemocnění: Srdeční selhání, fibrilace síní, ischemická choroba srdeční, ateroskleróza, vysoký krevní tlak, cévní mozková příhoda a infarkt myokardu
- Metabolických poruch: Inzulinová rezistence, diabetes, metabolický syndrom a zvýšené hladiny krevních lipidů – včetně celkového cholesterolu, triglyceridů, LDL a VLDL cholesterolu
- Neurologických a kognitivních poruch: Zhoršení paměti a kognitivních funkcí, úbytek šedé mozkové hmoty, zvýšené riziko glaukomu
- Poruch funkce orgánů: Přispívá k nealkoholovému ztukovatění jater a onemocnění ledvin
- Rakoviny: Vyšší výskyt rakoviny plic, prsu, prostaty a tlustého střeva, melanomu a nádorů nosohltanu
- Sexuálního a reprodukčního zdraví: Erektilní dysfunkce, snížená plodnost, nízké libido a hladina testosteronu
- Gastrointestinálních obtíží: Vyšší riziko gastroezofageálního refluxu (GERD) a trávicích potíží
- Zvýšeného rizika úmrtí: Vyšší pravděpodobnost úmrtí z jakékoli příčiny i náhlého úmrtí během spánku
Lidé s OSA mají také více než dvojnásobné riziko účasti na dopravních nehodách. Často se u nich projevuje snížená pracovní výkonnost, potíže při plnění určitých úkolů a vyšší míra pracovní neschopnosti a absencí. Těhotné ženy s OSA mají vyšší pravděpodobnost, že porodí dítě s nižší porodní hmotností a horším skóre Apgar.
Jak se léčí obstrukční spánková apnoe?
Účinná léčba by měla cílit na příčiny OSA, zohlednit preference pacienta, zlepšit kvalitu života a snížit riziko komplikací. Možnosti léčby zahrnují jak nechirurgické, tak chirurgické přístupy, které se v některých případech kombinují pro dosažení co nejlepších výsledků.
Vzhledem k tomu, že se OSA projevuje u každého člověka jinak, je často nezbytný individualizovaný a multidisciplinární přístup, který může zahrnovat spolupráci specialistů, nutričních terapeutů, zdravotních koučů a v některých případech i chirurgů.
Redukce hmotnosti
U osob s obezitou nebo nadbytkem tuku v oblasti krku a dýchacích cest je redukce hmotnosti jedním z nejúčinnějších způsobů léčby OSA. Může vést ke snížení AHI, zlepšení okysličení a úlevě od denní spavosti.
Studie Wisconsin Sleep Cohort ukázala, že pokles hmotnosti o 10 % byl spojen se snížením AHI o 26 %. V některých případech může samotné hubnutí OSA zcela odstranit. Naopak nárůst hmotnosti o 10 % vedl k přibližně 32% zvýšení AHI.
Přetlaková terapie (Positive Airway Pressure, PAP)
Protože hubnutí může být náročné, časově zdlouhavé a obtížně udržitelné, zůstává přetlaková terapie (PAP) základní a nejčastější metodou k okamžité úlevě od příznaků.
Přístroje PAP vhánějí pod tlakem vzduch do dýchacích cest, čímž je během spánku udržují otevřené. Studie ukazují, že PAP může snížit AHI až o 84 %.
Existují tři základní typy PAP terapie:
- CPAP (continuous positive airway pressure): Používá fixní tlak nastavený během spánkové studie
- BPAP (bilevel positive airway pressure): Poskytuje vyšší tlak při nádechu a nižší při výdechu, což je vhodné pro pacienty, kteří špatně snášejí CPAP
- APAP (auto-titrating positive airway pressure): Automaticky upravuje tlak podle potřeby; je srovnatelně účinný jako CPAP, ale lépe snášen a levnější
Používání CPAP přístroje zlepšuje krevní tlak, kvalitu spánku i bdělost během dne, nicméně jeho dlouhodobé dodržování bývá obtížné – 26 až 83 procent pacientů jej nepoužívá pravidelně. Pravidelným použitím se rozumí více než čtyři hodiny za noc, přičemž plné přínosy vyžadují užívání po celou dobu spánku.
Asi třetina pacientů PAP terapii špatně snáší, a to kvůli vedlejším účinkům – od mírného vysychání nosní sliznice či podráždění až po vzácné komplikace, jako je poškození nosní tkáně vlivem dlouhodobého tlaku.
Polohová léčba
Polohová terapie je jednoduchý, účinný a nízkonákladový přístup vhodný zejména u pozicemi ovlivněné OSA (POSA). Cílem je zamezit spánku na zádech – například připnutím tenisového míčku na záda nebo nošením speciálního trička s kapsou, která zabrání přetočení na záda. Mnozí však tyto metody považují za nepohodlné, což snižuje jejich dlouhodobé dodržování.
Orální pomůcky
Známé také jako přístroje pro posun dolní čelisti (mandibular advancement devices) nebo ústní dlahy. Nosí se v ústech během spánku a udržují čelist nebo jazyk v poloze, která zabraňuje zúžení dýchacích cest. Jsou vhodnou alternativní léčbou mírné až středně těžké OSA, zejména u pacientů, kteří netolerují nebo nereagují na PAP terapii.
Výzkumy ukazují, že přístroje pro posun čelisti snižují AHI přibližně o 60 % a mohou přispět ke zlepšení denní bdělosti a krevního tlaku. Vyžadují však individuální úpravu, což může být finančně náročné, a mohou způsobovat vedlejší účinky jako bolest čelistního kloubu, citlivost zubů, sucho v ústech nebo naopak nadměrné slinění.
Léčba pomocí léků
Přestože bylo provedeno mnoho studií, kvalitní důkazy podporující léčbu OSA léky jsou zatím omezené. Některé léky se nicméně používají k podpoře hubnutí, zmírnění příznaků OSA nebo k ovlivnění nervosvalových faktorů, které přispívají ke kolapsu dýchacích cest.
Ve snaze dopřát si spánek mohou být léky na spaní lákavým řešením, obecně se však nedoporučují pro léčbu OSA, s výjimkou případů, kdy se objevuje současná nespavost nebo velmi nízký práh probuzení. Tyto léky totiž mohou uvolňovat svaly v hrdle, a tím zhoršit dýchací potíže, přičemž jejich vedlejší účinky – například denní spavost – mohou příznaky OSA dále prohlubovat.
Mezi léky, kterým je třeba se vyhnout, patří opioidy, benzodiazepiny a z-hypnotika (např. zolpidem, eszopiklon, zaleplon).
Léky na spaní i jiné medikamenty mohou maskovat příznaky, aniž by řešily příčinu. Tím, že tlumí přirozené mechanismy probuzení, mohou zvýšit riziko závažných komplikací.
Pokud trpíte OSA, vždy se před užíváním jakýchkoli léků poraďte s lékařem.
Chirurgická léčba
Když standardní léčba OSA selhává, lze zvážit některé chirurgické zákroky. Tyto intervence přicházejí v úvahu obvykle až po neúspěchu konzervativnějších přístupů, jako je CPAP terapie, a/nebo pokud je pacient netoleruje.
- Adenotonsilektomie: Zákrok první volby u dětí, spočívající v odstranění krčních a nosohltanových mandlí. U obézních dětí však bývá méně účinný.
- Uvulopalatofaryngoplastika (UPPP): Nejčastěji prováděný zákrok u dospělých. Odstraňuje měkké tkáně v zadní části hrdla. Úspěšnost léčby se pohybuje kolem 60 %.
- Maxilomandibulární posun (MMA): Pokročilý chirurgický zákrok, při kterém se čelistní kosti přemístí do nové polohy. Dosahuje vysoké úspěšnosti (až 87 %), ale pro svou náročnost se obvykle volí až jako krajní řešení.
- Stimulace podjazykového nervu: Pomáhá zmírnit obstrukci stimulací pohybu jazyka během spánku. Účinnost však klesá s rostoucím BMI.
- Bariatrická chirurgie: Může zlepšit projevy OSA u 45 až 86 % obézních pacientů a představuje alternativu v případech, kdy je nadváha hlavním přispívajícím faktorem.
Jak ovlivňuje nastavení mysli obstrukční spánkovou apnoi?
Pozitivní přístup hraje zásadní roli při překonávání obtíží spojených s léčbou OSA – zejména v počátečních fázích terapie CPAP, kdy dodržování léčby výrazně zlepšuje dlouhodobé výsledky. Přehledová studie z roku 2023 naznačuje, že intervence založené na mindfulness mohou zvýšit adherenci k CPAP terapii.
Motivační přístupy, které kombinují pozitivní myšlení, stanovování cílů a edukaci o léčbě, se navíc ukázaly jako účinnější než standardní péče při podpoře používání CPAP. Pomáhají lidem nastavit si realistické cíle, pochopit zdravotní rizika neléčené OSA a sladit léčbu se svými hodnotami a životními prioritami.
Pozitivní myšlení však nepomáhá jen v rámci CPAP terapie – může také podpořit motivaci ke snižování hmotnosti a zdravějšímu životnímu stylu, což jsou klíčové faktory při zmírňování závažnosti OSA. Udržování klidného a optimistického přístupu navíc pomáhá snižovat stres, který je spojen s aktivací sympatického nervového systému a vyšší mírou zánětu – dvěma faktory, které příznaky OSA zhoršují.
Podporou pozitivního přístupu k léčbě i ke změně životního stylu mohou lidé s OSA dosáhnout lepší spolupráce na léčbě, účinnějšího zvládání příznaků i vyšší kvality života.
Jaké jsou přírodní přístupy k léčbě obstrukční spánkové apnoe?
Mnoha lidem přinášejí úlevu různé přírodní metody – tato část se zaměřuje na ty, jejichž účinnost byla podložena recenzovanými vědeckými studiemi. Stejně jako u konvenční léčby mohou mít i přírodní přístupy vedlejší účinky nebo rizika. Před jakoukoli změnou léčebného plánu je proto vždy vhodné konzultovat situaci se svým lékařem a poradit se s kvalifikovaným odborníkem na výživu ohledně kvality doplňků stravy, jejich formy a vhodného dávkování.
Kromě redukce hmotnosti existuje několik přirozených strategií, které mohou pomoci zmírnit příznaky OSA – buď jako doplněk tradiční léčby, nebo v některých případech i jako alternativa.
Pohybová aktivita
Ačkoli největší přínos pro zvládání OSA přináší kombinace zdravé stravy a pravidelného pohybu, výzkumy ukazují, že i samotné cvičení může zlepšit příznaky – a to i při minimálním úbytku hmotnosti. Studie potvrzují, že fyzická aktivita může snížit hodnotu AHI (index apnoe-hypopnoe) a pomáhá tím, že:
- brání hromadění tekutin v horních dýchacích cestách,
- zlepšuje svalový tonus během spánku, čímž přispívá k udržení otevřených dýchacích cest.
Správná spánková hygiena
Protože OSA narušuje kvalitu spánku, je důležité omezit i další faktory, které spánek zhoršují. Dodržování zásad dobré spánkové hygieny může výrazně přispět ke zlepšení celkového zdraví. Mezi klíčové strategie patří:
- Dodržujte pravidelný spánkový režim: Choďte spát a vstávejte každý den ve stejnou dobu.
- Zaveďte zklidňující večerní rituály: Omezte čas strávený u obrazovky, ztlumte světla a vyhněte se stimulujícím aktivitám před spaním.
- Upravte si prostředí pro spánek: Pokoj by měl být tmavý, chladný a tichý.
- Vyhněte se kofeinu a těžkým jídlům před spaním: Obojí může negativně ovlivnit kvalitu spánku.
- Získejte ranní sluneční světlo a zůstaňte aktivní: Přirozené světlo a pravidelný pohyb podporují zdravý spánkový rytmus.
Stimulace bloudivého nervu pro rovnováhu nervového systému
Cvičení zaměřená na tzv. vagový tonus, která stimulují bloudivý nerv (nervus vagus), mohou pomoci snížit aktivitu sympatického nervového systému (SNA). Jednoduché techniky, které lze snadno začlenit do každodenní rutiny, podporují relaxaci a mohou zmírnit negativní dopady chronického stresu na nervový systém.
Mezi účinná cvičení vagového tonusu patří:
- Hluboké dýchání: zejména brániční („do břicha“)
- Hrkání, zpívání a bzučení: aktivují svaly v zadní části hrdla a bránice a vytvářejí vibrace, které stimulují bloudivý nerv
- Vystavení chladu: například oplachování obličeje studenou vodou, které vyvolává relaxační reakci prostřednictvím aktivace bloudivého nervu
Dýchání nosem
Probuzení se suchem v ústech nebo bolestí v krku často značí, že člověk během spánku dýchal ústy. Přechod na dýchání nosem může přinést řadu výhod – lepší okysličení, nižší aktivitu sympatického nervového systému, zlepšený krevní oběh, snížení krevního tlaku i hlubší relaxaci. Dýchání nosem zároveň filtruje, ohřívá a zvlhčuje vdechovaný vzduch, čímž snižuje přísun alergenů a potenciálně i riziko respiračních potíží.
Jednou z metod, jak dýchání nosem během spánku podpořit, je přelepení úst. Pro tento účel existují speciální pásky. Výzkumy naznačují, že tato technika může snížit chrápání a zmírnit závažnost OSA u osob, které mají ve zvyku dýchat ústy. Je však nezbytné se předem poradit s lékařem, zejména pokud máte ucpaný nos nebo jiné dýchací potíže.
Čistička vzduchu do domácnosti
Používání čističky vzduchu může dlouhodobě snížit riziko vzniku nebo zhoršení OSA.
Výzkumy ukazují, že čističky vzduchu snižují vystavení škodlivinám v domácím prostředí, tlumí zánět a podporují kardiovaskulární zdraví. Zvláště účinné jsou filtry HEPA – vysoce účinné částicové filtry, které zachytávají alergeny a vzduchem šířené částice, jež mohou ovlivnit dýchání během spánku.
Volně prodejné doplňky stravy
Některé výživové látky mohou přinést prospěch pacientům s OSA, zejména pokud cílí na zánět, oxidační stres a nerovnováhu střevního mikrobiomu.
- Glutamin: Aminokyselina přirozeně se vyskytující v mase, mléčných výrobcích a listové zelenině. Podporuje integritu střevní bariéry, snižuje zánět, tlumí oxidační stres a napomáhá spánku. Studie naznačují, že glutamin může chránit před zánětem podmíněným kognitivním úpadkem, zejména při nedostatku kyslíku ve tkáních.
- Antioxidanty: Doplňování vitaminů C a E může u pacientů s OSA snížit markery oxidačního stresu, což může vést ke snížení požadavků na tlak u CPAP přístroje a ke zlepšení kvality spánku.
- Butyrát: Výzkumy ukazují, že lidé s OSA často vykazují nízké hladiny střevních bakterií produkujících butyrát. Tato krátkořetězcová mastná kyselina pomáhá udržovat zdraví střev, reguluje zánět a podporuje metabolické zdraví. Přirozeně se vyskytuje v plnotučných mléčných výrobcích a ve vláknině bohatých potravinách, které podporují růst prospěšných střevních bakterií. U osob s výraznou nerovnováhou mikrobiomu může být vhodné doplňování formou suplementace.
Tradiční čínská medicína (TCM)
Tradiční čínská medicína může sloužit jako doplněk konvenční léčby OSA, a to především prostřednictvím bylinné směsi Jiawei Di Tan Tang.
Studie z roku 2016 provedená u pacientů s těžkou OSA zjistila, že účastníci v kontrolní i experimentální skupině přijali určité změny životního stylu. Zatímco kontrolní skupina zaznamenala mírné zlepšení, u experimentální skupiny, která užívala také směs Jiawei Di Tan Tang, došlo k výraznějšímu poklesu markerů zánětu a oxidačního stresu, ke snížení denní spavosti, méně častému přerušování dechu a slabšímu chrápání.
Výsledky naznačují, že Jiawei Di Tan Tang může zlepšit kvalitu života a zdravotní stav lidí s těžkou formou OSA. Před užíváním se však doporučuje konzultace s kvalifikovaným praktikem TCM.
Jak lze obstrukční spánkové apnoi předcházet?
Odhady ukazují, že do roku 2030 bude obezitou trpět 51 % světové populace – a vzhledem k tomu, že mezi obezitou a OSA existuje silný lineární vztah, je včasná prevence naprosto zásadní. Ke snížení rizika rozvoje OSA lze přijmout následující opatření a změny životního stylu:
- Udržujte si zdravou hmotnost.
- Používejte čističku vzduchu, která pomůže snížit množství dráždivých částic ve vzduchu.
- Spěte na levém boku, což podporuje krevní oběh, stabilizuje dýchací cesty a zmírňuje příznaky refluxu (GERD).
- Vyhněte se kouření a pasivnímu kouření.
- Omezte konzumaci alkoholu, zejména ve večerních hodinách.
- Pravidelně cvičte, abyste podpořili zdraví srdce a dýchacího systému.
- Dodržujte zásady spánkové hygieny, které vedou ke kvalitnějšímu spánku.
- Řešte ucpání nosu, abyste podpořili dýchání nosem.
- Minimalizujte užívání sedativ, pokud to situace umožňuje.
- Dbejte na dostatečnou hydrataci, která udržuje hlen v dýchacích cestách řídký a snižuje riziko obstrukce.
–ete–
Text byl redakčně doplněn.

