ZÁKLADNÍ PRŮVODCE
Lékařsky ověřeno od: Dr. Beverly Timerdingové
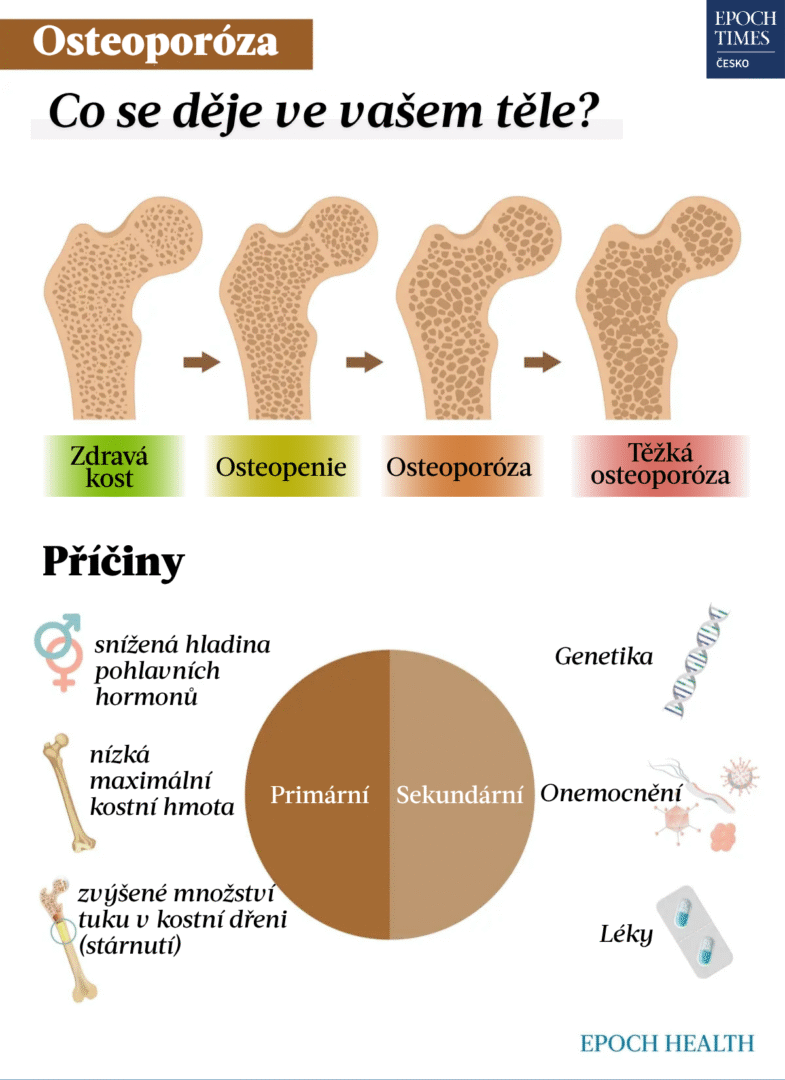
Osteoporóza, což doslova znamená „porézní kosti“, je onemocnění, při němž dochází k oslabení a zvýšené křehkosti kostí. V důsledku toho mohou i drobné pády nebo nenápadné pohyby, jako je kašel nebo náraz do nábytku, vést ke zlomeninám.
Jde o „tichou“ nemoc – příznaky si mnoho lidí uvědomí teprve až tehdy, když si zlomí kost. Zlomeniny způsobené osteoporózou se často týkají kyčlí, páteře, žeber, nohou, pánve a zápěstí, ale mohou postihnout jakoukoli kost kromě lebky.
Osteoporóza také zpomaluje hojení kostí, což vede k přetrvávající bolesti po zlomenině. Nejzávažnější jsou zlomeniny kyčle a páteře, které u starších osob výrazně snižují pohyblivost a samostatnost.
Osteoporóza je nejčastější metabolické onemocnění kostí a její celosvětový výskyt činí 18,3 procenta.
Jaké existují typy osteoporózy?
Osteoporózu dělíme do dvou kategorií:
1. Primární osteoporóza
Primární osteoporóza je nejběžnější formou a zahrnuje dva typy:
- Postmenopauzální osteoporóza (typ 1): Tento typ osteoporózy vzniká v důsledku poklesu hladin estrogenu a progesteronu v období menopauzy. Ženy během prvních pěti let po menopauze ztrácejí v průměru přibližně 10 procent kostní hmoty.
- Senilní osteoporóza (typ 2): Označuje se také jako osteoporóza spojená se stárnutím. Jde o pozvolnou ztrátu kostní hmoty způsobenou úbytkem kmenových buněk, které s přibývajícím věkem hrají klíčovou roli při tvorbě kostí.
2. Sekundární osteoporóza
Sekundární osteoporóza vzniká v důsledku jiných onemocnění, například hypertyreózy nebo Cushingovy choroby, úrazů či užívání některých léků. Léčba sekundární osteoporózy bývá složitější než u primární formy, protože je nutné nejprve řešit základní onemocnění či příčinu.
Stav úbytku kostní hmoty, který předchází osteoporóze, se označuje jako osteopenie. Je charakterizována nižší hustotou kostních minerálů (BMD) ve srovnání s průměrem osob stejného věku. V závislosti na léčbě a individuálních rizikových faktorech, jako je životní styl a strava nebo pohybové návyky, se osteopenie může – ale nemusí – rozvinout v osteoporózu.
Pokud se osteoporóza neléčí správně, může přejít do těžké (pokročilé) osteoporózy. Pacienti s touto formou mohou utrpět zlomeninu kosti i při kašli nebo kýchnutí, protože jejich kosti jsou extrémně křehké.
Jaké jsou příznaky osteoporózy?
Jak již bylo zmíněno, v raných stádiích osteoporózy se obvykle neobjevují žádné zjevné příznaky ani bolest. Později, když je kostra osteoporózou oslabena, se mohou však u pacienta objevit následující příznaky:
- Postupná ztráta tělesné výšky v důsledku zlomeniny nebo zborcení obratle
- Změna držení těla, například nahrbení nebo ohnutá záda, způsobená zlomeninami páteřních kostí
- Bolesti zad, někdy náhlé, které mohou být způsobeny kompresními frakturami v oblasti páteře
- Křehké, lámavé nehty
- Snížená síla úchopu ruky
- Dušnost v důsledku snížené kapacity plic, která je způsobena stlačenými meziobratlovými ploténkami
Osteoporóza se obvykle vyvíjí pozvolna a prvním zjevným projevem bývá zlomenina kosti. Pokud na sobě pozorujete některý z výše uvedených příznaků, nebo se ve vaší rodině osteoporóza vyskytuje, měli byste se poradit s lékařem pro posouzení svého rizika.
Co způsobuje osteoporózu?
Základní příčinou osteoporózy je vždy narušení rovnováhy mezi odbouráváním staré kostní hmoty a tvorbou nové, což vede k postupnému úbytku kostní hmoty. Kosti obsahují důležité minerály a v rámci přirozeného procesu zvaného resorpce kostí dochází k jejich odbourávání, aby se uvolnily minerály do krevního oběhu. Tyto odbourané buňky jsou následně nahrazovány novou kostní tkání. Pokud však novotvorba kostí nestačí kompenzovat jejich úbytek, kosti se stávají pórovitými a křehkými, ztrácejí hustotu a pevnost, a to může vést k rozvoji osteoporózy.
Většina lidí dosahuje svého vrcholu hustoty kostní hmoty – tedy největší velikosti a hustoty kostí – mezi 25. a 30. rokem života. Po čtyřicítce začíná kostní hmota ubývat rychleji, než je tělo schopné ji tvořit. Zpočátku se tempo úbytku pohybuje přibližně mezi 0,3 až 0,5 procenta ročně u obou pohlaví. U žen se však po menopauze toto tempo výrazně zrychluje, a to až na 2 až 3 procenta ročně. Přibližně po deseti letech se míra úbytku opět snižuje.
Vrchol hustoty kostní hmoty je také ukazatelem rizika rozvoje osteoporózy v budoucnosti – čím vyšší je kostní hmota v mladším věku, tím nižší je pravděpodobnost vzniku osteoporózy ve stáří.
Přestože základní mechanismus vzniku osteoporózy je stejný, faktory přispívající ke vzniku jednotlivých typů se liší.
Postmenopauzální osteoporóza
Menopauza u žen vede k poklesu hladiny estrogenu, protože vaječníky přestávají produkovat dostatečné množství tohoto hormonu. Estrogen hraje důležitou roli při tlumení aktivity buněk, které odbourávají kostní tkáň. Nedostatek estrogenu tak může vést k tomu, že resorpce převáží nad tvorbou kostí, což způsobuje zrychlený úbytek kostní hmoty.
Hormon progesteron, který se rovněž produkuje v reprodukčním systému, podporuje tvorbu kostní hmoty. Jeho hladina při menopauze také prudce klesá, a tím se snižuje i novotvorba kostí.
Kromě toho dochází v období menopauzy ke snížení hladiny ovariálního inhibinu B a ke zvýšení hladiny folikuly stimulujícího hormonu (FSH), což dále ovlivňuje proces přestavby kostí.
V důsledku těchto hormonálních změn a dalších faktorů dochází u žen do 70 let věku k poklesu kostní hmoty přibližně o 30 až 40 procent.
Senilní osteoporóza
S přibývajícím věkem je přirozené, že hustota a pevnost kostí postupně klesá. Stárnutí vede ke zhoršení složení, struktury a funkce kostní tkáně, což činí člověka náchylnějším k rozvoji osteoporózy.
Věkem podmíněný úbytek kostní hmoty je charakteristický výrazným nárůstem množství tuku v kostní dřeni, k němuž dochází na úkor tvorby nových kostních buněk. Zvýšené množství tuku v kostní dřeni je spojeno s nižší hustotou kostí a vyšším výskytem obratlových fraktur.
Podle jedné studie byl obsah tuku v kostní dřeni u mladých žen přibližně 29 procent. U starších žen se obsah tuku lišil podle jejich hustoty kostních minerálů (BMD). U žen s normální BMD činil obsah tuku v kostní dřeni přibližně 56 procent. U žen s osteopenií to bylo zhruba 63,5 procenta a u žen s osteoporotickou BMD přibližně 65,5 procenta.
U mužů může k úbytku kostní hmoty a zvýšenému riziku osteoporózy přispívat i pokles hladiny testosteronu, k němuž dochází s věkem. Tento hormon hraje klíčovou roli v udržování hustoty kostních minerálů.
Sekundární osteoporóza
Sekundární osteoporóza může vzniknout v důsledku různých onemocnění nebo užívání určitých léků.
Onemocnění, která mohou způsobit osteoporózu, zahrnují:
- Genetické poruchy (např. cystická fibróza)
- Endokrinní poruchy (např. Cushingův syndrom, hyperparatyreóza, diabetes 1. typu)
- Gastrointestinální onemocnění (např. idiopatické střevní záněty a celiakie)
- Hematologické poruchy (např. hemofilie a leukémie)
- Kostní nádory a nádory, které metastazují do kostí
- Jaterní onemocnění, například jaterní cirhóza
- Onemocnění covid-19 vyžadující hospitalizaci – sekundární osteoporóza může být jedním z následků postcovidového syndromu
Léky, které mohou způsobit osteoporózu, zahrnují:
- Glukokortikoidy (též označované jako kortikosteroidy)
- Inhibitory protonové pumpy (PPI), tedy léky na potlačení žaludeční kyseliny
- Antiepileptika
- Medroxyprogesteron-acetát
- Inhibitory aromatázy (např. letrozol, anastrozol a exemestan), které blokují tvorbu estrogenu při léčbě rakoviny prsu
- Selektivní inhibitory zpětného vychytávání serotoninu (SSRI) (např. fluoxetin a sertralin) – skupina antidepresiv
- Chemoterapeutika (např. methotrexát)
- Antikoagulancia (např. heparin)
- Inhibitory kalcineurinu jako imunosupresiva při prevenci rejekce transplantovaného orgánu (např. cyklosporin a takrolimus)
- Thiazolidindiony (např. rosiglitazon a pioglitazon) používané k léčbě diabetu 2. typu
Kdo má vyšší pravděpodobnost vzniku osteoporózy?
Existuje řada dalších faktorů, které mohou zvýšit riziko rozvoje osteoporózy.
Neovlivnitelné faktory
- Věk: Čím jste starší, tím větší je riziko osteoporózy. Starší lidé také častěji trpí nedostatkem živin, které jsou důležité pro zdraví kostí – například nedostatečný příjem vápníku, vitamínu D a bílkovin může ohrozit hustotu a pevnost kostní hmoty.
- Pohlaví: Ve Spojených státech trpí osteoporózou 20 procent žen starších 50 let, zatímco u mužů stejného věku je výskyt přibližně 5 procent. Přestože ženy jsou k osteoporóze náchylnější, muži mají po zlomenině krčku stehenní kosti vyšší úmrtnost – podle jedné studie je pravděpodobnost úmrtí v prvním a druhém roce po zlomenině kyčle u mužů oproti ženám dvojnásobná.
- Rasa: Vyšší riziko vzniku osteoporózy mají běloši a Asiaté než lidé černé nebo hispánské pleti. I když mají bělošky vyšší výskyt osteoporózy než ženy černošské pleti, u černošek je po zlomenině kyčle pozorována vyšší úmrtnost (pdf).
- Tělesná konstituce: Štíhlí a drobní jedinci mají vyšší riziko vzniku osteoporózy než lidé s vyšší tělesnou hmotností a větší kostrou, protože mají nižší zásobu kostní hmoty, a jsou tak náchylnější ke ztrátě kostní hustoty.
- Rodinná anamnéza: Pokud se ve vaší rodině vyskytuje osteoporóza, vaše riziko je vyšší, protože primární osteoporóza je do značné míry ovlivněna geneticky.
Ovlivnitelné faktory
- Index tělesné hmotnosti (BMI): Nízký BMI (tedy nízká tělesná hmotnost) představuje modifikovatelný rizikový faktor pro osteoporózu. Podle korejské studie se s každým zvýšením BMI o 1 kg/m² snižuje riziko osteoporózy u mužů o 28 procent a u žen o 13 procent
- Fyzická aktivita: Čím sedavější životní styl vedete, tím vyšší je riziko osteoporózy
- Konzumace alkoholu: Konzumace tří nebo i více alkoholických nápojů denně může zvýšit riziko osteoporotických zlomenin
- Kouření: Užívání tabáku narušuje rovnováhu přestavby kostní hmoty, snižuje její hustotu a činí kosti náchylnější k osteoporóze a zlomeninám
- Strava: Špatné stravovací návyky mohou vést k nedostatku klíčových živin, jako jsou bílkoviny, vápník a vitamín D, které jsou zásadní pro udržení zdravých a pevných kostí
Jiné faktory
Některé specifické způsoby léčby rakoviny mohou zvýšit riziko osteoporózy, včetně:
- Chemoterapie, která vyvolává předčasnou menopauzu.
- Radioterapie, která způsobí, že vaječníky přestanou fungovat.
- Chirurgické odstranění vaječníků před menopauzou (léčba rakoviny prsu).
- Hormonální terapie, která snižuje hladinu estrogenu nebo testosteronu v těle (léčba rakoviny prsu a prostaty).
Různá onemocnění, stavy a lékařské zákroky – některé ovlivnitelné a některé ne – mohou zvýšit riziko osteoporózy, včetně:
- Nízké hladiny pohlavních hormonů v důsledku menopauzy, stáří nebo chirurgického odstranění vaječníků či varlat.
Jak se diagnostikuje osteoporóza?
Vyšetření na osteoporózu by měly podstoupit tyto skupiny osob:
- ženy starší 65 let (podle doporučení evropských odborných společností, např. ESCEO a České společnosti pro metabolická onemocnění skeletu ČLS JEP)
- postmenopauzální ženy mladší 65 let, které mají zvýšené riziko osteoporózy
- ženy s předčasným nástupem menopauzy
- muži starší 70 let
- osoby starší 50 let, které utrpěly zlomeninu kosti
- osoby, u nichž existuje podezření na osteoporózu kvůli užívání léků, jež mohou osteoporózu vyvolat, anebo kvůli rodinné anamnéze osteoporózy.
Je nezbytné, aby zdravotnický pracovník nejprve prostudoval vaši zdravotní anamnézu, provedl fyzikální vyšetření a zhodnotil možné příčiny sekundární osteoporózy, mezi něž mohou patřit některá onemocnění nebo užívání léků spojovaných s tímto onemocněním. Tato fáze vyšetření může zahrnovat krevní a močové testy.
Následně může lékař v případě podezření na osteoporózu nebo zvýšené riziko jejího vzniku doporučit vyšetření kostní hustoty.
Vyšetření
Mezi současnými metodami měření hustoty kostních minerálů (BMD) je nejčastěji používaná duální rentgenová absorpciometrie (DEXA nebo DXA).
DEXA využívá nízkou dávku rentgenového záření ke stanovení hustoty kostí v oblasti páteře, kyčlí nebo zápěstí – tedy v oblastech nejvíce ohrožených osteoporózou. Využívá současně dva paprsky – jeden s vysokou a druhý s nízkou energií – a celé vyšetření trvá přibližně 3 až 7 minut. Tato metoda, označovaná také jako denzitometrie kostí, umožňuje odhalit problémy s kostní hmotou ještě před nástupem příznaků.
DEXA porovnává vaši kostní hustotu s hodnotami zdravého třicetiletého člověka a výsledky udává ve formě T-skóre a Z-skóre.
T-skóre vyhodnocené na úrovni -1 a vyšší se považuje za normální kostní hustotu. Hodnota T-skóre mezi -1 a -2,5 značí osteopenii, zatímco T-skóre -2,5 a nižší znamená osteoporózu. Každý jeden bod poklesu T-skóre pod nulu přitom dvojnásobně zvyšuje riziko zlomeniny.
Z-skóre porovnává vaši kostní hmotu s hodnotami lidí stejné rasy, věku a pohlaví. Tento ukazatel se používá zejména u osob mladších 50 let.
Lékař může výsledky denzitometrie kostí doplnit dalšími nástroji – například dotazníky či ultrazvukem – aby odhadl riziko zlomenin (včetně zlomeniny krčku stehenní kosti) v horizontu deseti let. Při tomto posouzení zohledňuje nejen hustotu kostí, ale i další rizikové faktory, jako je rodinná anamnéza či životní styl.
Protože doporučení k provedení DEXA není praktické a ani ekonomicky efektivní pro každého, existují i jiné, méně rozšířené metody:
- Jednoenergiová rentgenová absorpciometrie (SXA): Podobná metodě DEXA, ale využívá jen jeden rentgenový paprsek. Měří hustotu kostí v oblasti paty a předloktí, ale používá se méně často.
- Rentgenová absorpciometrie (RA): Technika měření kostní hmoty pomocí rentgenových snímků periferních částí těla, jako je ruka nebo pata. Byla oblíbená v 60. letech především ve výzkumu, ale později ji nahradily bezrentgenové metody. Výsledky měření kostní hmoty a rizika zlomenin jsou srovnatelné s jinými metodami, což činí RA atraktivní možností díky nízkým nákladům a minimálním požadavkům na specializované vybavení.
- Kvantitativní počítačová tomografie (QCT): Měření BMD pomocí CT skeneru, který vytváří trojrozměrný obraz. QCT se zaměřuje zejména na oblast kyčlí a bederní páteře. Jde o bezpečnou a spolehlivou alternativu pro pacienty, kteří nemohou podstoupit DEXA.
- Kvantitativní ultrazvuk (QUS): Levnější a dostupnější metoda než DEXA, která umožňuje měření hustoty kostí v různých částech těla (např. pata, předloktí). Existují však určité nejistoty ohledně přesnosti, protože různé modely QUS mohou vykazovat odlišné výsledky. QUS může být užitečný v situacích, kdy není dostupné centrální DEXA vyšetření (např. v nemocnici). Prozatím se doporučuje používat QUS v kombinaci s dalšími rizikovými faktory, nikoli jako jediné vodítko pro rozhodnutí o léčbě nebo sledování. Jelikož nelze na QUS aplikovat klasifikaci Světové zdravotnické organizace (WHO) pro osteoporózu, je zapotřebí další výzkum k určení specifických hodnot a prahů pro QUS přístroje.
- Online dotazníky: Tyto nástroje kombinují výsledky měření kostní hustoty s dalšími relevantními faktory a umožňují lékaři odhadnout riziko zlomeniny v určitém časovém horizontu. Příklady zahrnují FRAX (Fracture Risk Assessment Tool) a QFracture.
Jaké jsou komplikace osteoporózy?
Osteoporóza je onemocnění, které s sebou nese závažné komplikace, zejména v souvislosti se zlomeninami kostí. K obratlovým frakturám může dojít i bez vnějšího traumatu, protože obratle mohou být natolik oslabené, že se samy zhroutí. To může vést k bolestem zad, úbytku tělesné výšky a hrbení. Zlomeniny krčku stehenní kosti jsou často důsledkem pádů a mohou způsobit trvalé postižení a dokonce i vysokou úmrtnost během prvního roku po úrazu.
Zlomeniny způsobené osteoporózou mohou být velmi bolestivé a vyžadují dlouhou dobu hojení, často s dalšími komplikacemi. Například léčba zlomeniny kyčle může zahrnovat dlouhodobý pobyt na lůžku, což zvyšuje riziko vzniku krevních sraženin, zápalu plic a dalších infekcí.
Zotavení po zlomenině kyčle může být zdlouhavé a bolestivé. Někteří lidé v důsledku takového úrazu ztrácejí schopnost žít samostatně.
Jak se léčí osteoporóza?
Léčba osteoporózy spočívá ve zpomalení nebo zastavení úbytku kostní hmoty, aby se předešlo zlomeninám – a v některých případech i v částečném zvrácení onemocnění.
Existuje několik způsobů léčby, které lze vzájemně kombinovat:
1. Změny životního stylu
Zdravý životní styl může výrazně přispět ke zlepšení zdraví kostí a zpomalení jejich úbytku. Tato opatření slouží jak k prevenci, tak i léčbě osteoporózy.
Vyvážená strava bohatá na vápník a vitamín D
Vápník je jako klíčová složka kostní tkáně zásadní pro pevnost a strukturu kostí. Potraviny bohaté na vápník zahrnují:
- mléko,
- mléčné výrobky (např. jogurt a sýr),
- tučné ryby (např. losos a sardinky),
- některé druhy zeleniny (např. brokolice a kapusta),
- ovocné šťávy obohacené o vápník.
Vitamín D je nezbytný pro efektivní vstřebávání vápníku ze stravy. Příjem vitamínu D lze zvýšit bezpečným pobytem na slunci nebo konzumací potravin bohatých na vitamín D, jako jsou:
- tučné ryby (např. losos a makrela),
- mléko obohacené o vitamín D,
- houby vystavené slunečnímu záření,
- rybí tuk,
- vejce.
Pokud nezískáváte dostatek vápníku nebo vitamínu D ze stravy, může vám lékař doporučit užívat právě doplňky stravy. Je důležité užívat pouze ty, které doporučí lékař, protože doplňky nejsou regulovány tak přísně jako léčiva na předpis.
Vhodný pohybový režim
Fyzická aktivita je pro zdraví kostí naprosto zásadní. Mezi aktivity posilující kosti patří pravidelné váhově zatěžující cvičení, jako je chůze, tanec, tenis, tai-či, chůze do schodů a posilovací či odporová cvičení s činkami nebo na posilovacích strojích.
Lékař vám může navrhnout i individuálně přizpůsobený cvičební program.
Je důležité vyhnout se činnostem, které mohou vést ke zlomeninám, a při cvičení dbát na prevenci pádů.
2. Léky
Pokud je osteoporóza natolik pokročilá, že samotná strava nestačí k zastavení úbytku kostní hmoty, tak lékař s největší pravděpodobností doporučí vhodnou medikaci.
Bisfosfonáty
Bisfosfonáty jsou léky s antiresorpčním účinkem, které zpomalují úbytek kostní hmoty tím, že tlumí resorpci (rozklad) kostní tkáně. Užívají se buď ve formě tablet, nebo formou nitrožilní infuze, přičemž režim dávkování se liší (např. denně, týdně, měsíčně či ročně). Tyto léky pomáhají i při kostních bolestech způsobených metastázami nebo mnohočetným myelomem, snižují vysoké hladiny vápníku v krvi a posilují kostní tkáň.
U některých pacientů přetrvávají účinky bisfosfonátů i po pěti letech od ukončení léčby.
Mezi běžné nežádoucí účinky patří příznaky podobné chřipce, nevolnost a mírné zhoršení funkce ledvin. Vzácně se však mohou vyskytnout i závažnější komplikace, například poškození čelistní kosti.
Různé typy bisfosfonátů zahrnují:
- alendronát,
- ibandronát,
- risedronát,
- kyselina zoledronová,
- pamidronát,
- klodronát.
Denosumab
Denosumab je biologický lék podávaný injekčně jednou za šest měsíců. Používá se především tehdy, když jiné možnosti selhaly. U postmenopauzálních žen prokazuje lepší schopnost zpomalit úbytek kostní hmoty než bisfosfonáty.
Denosumab je inhibitor ligandu receptoru aktivátoru jaderného faktoru kappa B (RANKL) – blokuje protein podílející se na rozkladu kostí a tím snižuje riziko zlomenin. Jeho dlouhodobé účinky však nejsou dosud plně prozkoumány a může vyvolat řadu vedlejších účinků, jako jsou:
- kožní vyrážka,
- ekzém,
- únava,
- bolesti hlavy,
- otoky dolních končetin,
- bolesti zad,
- nevolnost,
- anémie,
- průjem.
Romosozumab
Romosozumab je anabolický lék, který podporuje tvorbu nové kostní hmoty u pacientů s osteoporózou. V Evropě je schválen Evropskou lékovou agenturou (EMA) pro léčbu těžké postmenopauzální osteoporózy u žen s vysokým rizikem zlomenin. Stejně tak jej k tomuto účelu povolil i americký Úřad pro kontrolu potravin a léčiv (FDA). Působí dvojím mechanismem: stimuluje novotvorbu kostí a zároveň snižuje jejich odbourávání. Podává se formou dvou injekcí během jednoho sezení, ke kterému dochází jednou měsíčně, po dobu maximálně jednoho roku.
Je však důležité upozornit, že romosozumab nese varování „black box“ kvůli mírně zvýšenému riziku infarktu nebo mozkové mrtvice. Proto se nedoporučuje osobám, které v minulosti prodělaly některý z těchto těžkých stavů.
3. Hormonálně vázané terapie
K léčbě osteoporózy se mohou využívat také následující hormonálně podmíněné terapie:
- Hormonální léčba v období menopauzy: Protože hlavní příčinou postmenopauzální osteoporózy je nízká hladina estrogenu, bývá hormonální terapie v období menopauzy (označovaná také jako hormonální substituční terapie – HRT) často považována za hlavní možnost prevence a léčby osteoporózy. Její účinnost byla potvrzena výzkumy. Současně pomáhá zmírnit příznaky menopauzy. V této léčbě se využívají ženské pohlavní hormony – estrogen a progesteron. Obecně se doporučuje ženám mladším 60 let a/nebo do 10 let po nástupu menopauzy. Mezi možné vedlejší účinky patří rakovina prsu, ischemická choroba srdeční, cévní mozkové příhody a krevní sraženiny.
- Testosteron: Tento hormon může být předepsán mužům s nízkou kostní hustotou způsobenou nízkou hladinou testosteronu.
- Raloxifen: Raloxifen je selektivní modulátor estrogenových receptorů (SERM), který má na kosti podobný účinek jako estrogen. Obvykle se předepisuje postmenopauzálním ženám ke zvýšení kostní hustoty a prevenci fraktur páteře.
- Lososí kalcitonin: Známý také jako kalcitonin. Jde o přípravek ze skupiny SERM používaný k léčbě postmenopauzální osteoporózy. Působí tak, že tlumí činnost buněk rozkládajících kostní tkáň. Tím snižuje resorpci kostí a zlepšuje jejich hustotu. Používá se u žen, které jsou alespoň pět let po menopauze. Mezi běžné vedlejší účinky patří zčervenání obličeje, žaludeční nevolnost a kožní vyrážka.
- Parathormon: Tento hormon reguluje hladinu vápníku v kostech. Léky jako teriparatid, které mají podobnou strukturu a funkci jako parathormon, zvyšují kostní hustotu a pomáhají předcházet frakturám tím, že stimulují činnost kostitvorných buněk. Teriparatid se předepisuje při těžké osteoporóze nebo v případech, kdy jiné způsoby léčby nejsou vhodné. Opatrnost je však namístě u osob, které podstoupily ozařování.
Jak ovlivňuje psychika osteoporózu?
Pozitivní přístup může napomoci zvládání osteoporózy i snížení rizik s ní spojených.
Ačkoli je osteoporóza fyzické onemocnění, svou roli při jejím vzniku hraje i psychický stav. Naše duševní nastavení a přesvědčení totiž ovlivňují, jak reagujeme na stres, což formuje naši odolnost – a psychický stres je významným rizikovým faktorem osteoporózy.
Podle jedné tchajwanské studie měli lidé s posttraumatickou stresovou poruchou (PTSD) vyšší pravděpodobnost vzniku osteoporózy než lidé bez PTSD. Navíc u nich častěji docházelo k rozvoji osteoporózy v mladším věku. Další výzkum by mohl pomoci lépe porozumět souvislostem mezi PTSD a osteoporózou a přispět k doporučením v oblasti léčby.
Také deprese je rizikovým faktorem osteoporózy. Například jedna průřezová studie zjistila, že bělošky a mladé ženy trpící zároveň anorexií a depresí měly nižší kostní hustotu než jejich vrstevnice, které trpěly pouze anorexií.
Vyšší riziko osteoporózy u lidí s depresí je částečně způsobeno jejich životním stylem i užíváním určitých typů antidepresiv. Depresivní jedinci bývají méně aktivní než zdraví lidé, častěji konzumují alkohol a méně spí – a to vše může přispívat ke snížení kostní hustoty. Navíc bylo zjištěno, že užívání SSRI může být spojeno s možným poklesem hustoty kostí.
Změny životního stylu proto mohou sloužit jako alternativní nebo podpůrná terapie, která pomůže zmírnit jak dopady psychického stresu, tak osteoporózy. Pozitivní myšlení je klíčové k tomu, aby člověk činil zdravá rozhodnutí a lépe zvládal výzvy, které osteoporóza přináší.
Jaké jsou přírodní přístupy k léčbě osteoporózy?
Kromě výše uvedených metod existují i další přírodní způsoby léčby osteoporózy, které vykazují slibné výsledky.
1. Léčivé byliny
Byliny se užívají ve formě kapslí, sušeného prášku nebo tinktur. Některé se dají využít i při vaření nebo přípravě čaje. Z jiných se zase extrahují éterické oleje.
Červená šalvěj
Červená šalvěj (Salvia miltiorrhiza Bunge) se v tradiční čínské medicíně (TČM) používá k léčbě onemocnění kostí. Výzkumníci identifikovali 36 klinických studií, které využívaly červenou šalvěj v kombinaci s jinými bylinami k léčbě všech typů osteoporózy. Tyto studie prokázaly vysokou účinnost léčby – úspěšnost přesahovala 80 procent a vedlejší účinky byly minimální. Kvůli malému rozsahu studií a nedostatku kvantitativních údajů je však zapotřebí dalšího výzkumu.
Z červené šalvěje bylo izolováno přes 100 sloučenin, které vykazují příznivé vlastnosti v prevenci úbytku kostní hmoty a stimulaci tvorby nové kostní tkáně. Působí prostřednictvím různých mechanismů ovlivňujících remodelaci kostí – aktivují kostitvorné buňky, regulují činnost buněk rozkládajících kost a brání degradaci kolagenu, který je klíčový pro pevnost kostí. Červená šalvěj je rovněž bohatá na vitamín K, který hraje důležitou roli při mineralizaci kostní tkáně.
Jetel luční
Dvanáctitýdenní dánská studie sledovala účinky extraktu z jetele lučního (Trifolium pratense) u žen v menopauze. Denní užívání extraktu mělo pozitivní vliv na zdraví kostí a zlepšila se jak kostní hustota (BMD), tak T-skóre v oblasti bederní páteře. Významné je, že během studie nedošlo ke změnám krevního tlaku ani zánětlivých markerů a nebyly zaznamenány žádné nežádoucí účinky.
Kurkuma
Kurkuma (Curcuma longa), rostlina z čeledi zázvorovitých, podporuje stabilitu kostí a zvyšuje expresi klíčových markerů regulujících kostní metabolismus. Její účinná látka kurkumin přispívá ke zlepšení kostní hustoty. V jedné italské studii zaznamenalo 57 jedinců s nízkou kostní hustotou výrazné zlepšení po šestiměsíčním užívání doplňku s obsahem kurkuminu.
Přeslička rolní
Přeslička rolní (Equisetum arvense) je léčivá bylina, u níž bylo v pokusech na zvířatech prokázáno zvýšení kostní hustoty. Je slibnou možností léčby osteoporózy, a to díky vysokému obsahu křemíku, který podporuje vstřebávání a využití vápníku i tvorbu kolagenu. Rostlina navíc obsahuje další prospěšné látky – například alkaloidy a fytosteroly –, které účinně napomáhají prevenci úbytku kostní hmoty spojeného se stárnutím a nedostatkem estrogenu.
Tymián
Tymián (Thymus vulgaris) se často používá jako koření v kuchyni. V jedné íránské studii (pdf) se zkoumal vliv každodenní konzumace 1 000 miligramů tymiánu po dobu šesti měsíců u 40 postmenopauzálních žen. Výsledky ukázaly, že doplňování tymiánu vedlo k lepšímu zlepšení kostní hustoty, než suplementace vápníkem a vitamínem D3.
Sametovka hroznatá (černý kohoš)
Sametovka hroznatá (Actaea racemosa, známá jako černý kohoš) má dlouhou tradici v původní severoamerické medicíně. Díky obsahu fytoestrogenů se dnes ve Spojených státech používá ke zmírnění postmenopauzálních příznaků – a proto se předpokládá, že může být účinná i při léčbě postmenopauzální osteoporózy.
V jedné studii měl extrakt z černého kohoše u laboratorních krys podobný účinek jako raloxifen. Výzkum rovněž ukázal, že jeho účinné složky mohou pomoci blokovat činnost určitých buněk, které vedou k úbytku kostní hmoty.
Před užíváním jakýchkoli bylin k léčbě osteoporózy je ale nezbytné se poradit s lékařem, protože doplňky stravy mohou mít vedlejší účinky a interagovat s léky, které již užíváte.
2. Éterické oleje
Éterické oleje získané z některých bylin mohou rovněž přispět ke zdraví kostí. Jejich konzumace a přímá aplikace na postižené oblasti mohou potenciálně zlepšit kostní hustotu. Například u laboratorních krys bylo zjištěno, že přidání éterických olejů ze šalvěje, rozmarýnu a tymiánu do krmiva snižuje kostní resorpci. Obsah monoterpenů – jako je borneol, thymol a kafr – v těchto olejích přímo přispívá k inhibici kostní resorpce.
3. Sójové boby
Sójové boby obsahují sójové izoflavony – fytoestrogeny podobné ženskému hormonu estrogenu. Při konzumaci se tyto izoflavony vážou na estrogenové receptory v těle a vyvolávají účinky podobné estrogenu. Mohou proto pomoci při léčbě postmenopauzální osteoporózy.
Konkrétně izoflavony mohou zpomalit úbytek kostní hmoty způsobený menopauzou – snižují kostní resorpci a podporují novotvorbu kostí. Vzhledem k omezenému množství výzkumů v této oblasti jsou však zapotřebí kvalitní klinické studie na lidech, které by účinky sójových izoflavonů na osteoporózu blíže prozkoumaly.
4. Stroncium
Minerál stroncium vykazuje výrazný potenciál při prevenci a léčbě osteoporózy. Ve studii zaměřené na postmenopauzální ženy s osteoporózou byly dvě skupiny – jedna dostávala denně 2 gramy neradioaktivního stroncium-ranelátu a druhá placebo. U skupiny užívající stroncium došlo k pozoruhodnému 41% snížení relativního rizika vzniku nových obratlových zlomenin.
5. Bor
Bor je dalším minerálem, který významně ovlivňuje metabolismus kostní hmoty. Tento účinek souvisí mimo jiné s jeho schopností zlepšovat vstřebávání vitamínu D, vápníku a hořčíku, a také s optimalizací hladin pohlavních hormonů. Za vhodnou denní dávku se považují přibližně 3 miligramy denně.
6. Jóga a tai-či
Denní 12minutová jógová sestava se ukázala jako účinná při zvrácení úbytku kostní hmoty způsobeného osteoporózou u 227 pacientů. Studie prokázala zlepšení kostní hustoty v oblasti páteře, kyčlí a stehenních kostí. Během výzkumu navíc nebyly zaznamenány žádné vedlejší účinky.
Starobylá čínská praxe tai-či představuje zátěžové cvičení, které může stimulovat růst kostí a potenciálně zpomalit jejich úbytek. Podle jedné metaanalýzy účastníci, kteří cvičili tai-či déle než šest měsíců, zaznamenali výrazné zlepšení kostní hustoty v oblasti bederní páteře, krčku stehenní kosti a trochanteru ve srovnání s kontrolní skupinou bez intervence. Výzkumníci dospěli k závěru, že tai-či může být bezpečným cvičením pro zpomalení úbytku kostní hmoty. Zároveň pomáhá zlepšovat rovnováhu a tím přispívá k prevenci pádů.
7. Akupunktura
Akupunktura se v mnoha zemích, zejména v Číně, široce používá k léčbě osteoporózy. Studie na zvířatech ukazují, že akupunktura může posilovat kosti zlepšením jejich hmotnosti, hustoty minerálů a struktury.
Klinické výzkumy navíc naznačují, že akupunktura může být účinnější než některé doplňky stravy s obsahem vápníku a vitamínu D při zlepšování kostní hustoty u pacientek s postmenopauzální osteoporózou.
Jak lze osteoporóze předcházet?
Prevence osteoporózy je zásadní, protože v současnosti neexistuje bezpečný a účinný způsob, jak obnovit ztracenou kostní hmotu a strukturu. Většina zdravých návyků, které pomáhají s léčbou osteoporózy, je zároveň účinná i v prevenci. Kromě toho byste měli:
- Zajistit dostatečný příjem vápníku a vitamínu D: Doporučená denní dávka vápníku pro dospělé je 1 000–1 200 miligramů, u vitamínu D 600–800 mezinárodních jednotek (IU). Vždy je lepší získávat tyto látky z pestré stravy než z doplňků. Pro správný metabolismus vápníku je rovněž důležitý dostatek draslíku – doporučený denní příjem je 3 400 mg pro muže a 2 600 mg pro ženy ve věku 19–50 let.
- Věnovat se vhodnému pohybu: Pro udržení zdravých kostí je klíčové kombinovat cvičení na rovnováhu, pohybová cvičení s větší či menší zátěží a posilovací aktivity zaměřené na svaly.
- Nekouřit: Kouření je třeba se opravdu vyvarovat.
- Omezit alkohol: Konzumace alkoholu by měla být minimální.
Dospívající a mladí dospělí
Dostatečný příjem vápníku v období růstu a dospívání je pro budoucí maximální kostní hustotu zásadní. V těchto letech se totiž rozhoduje o celkovém množství kostní hmoty v dospělosti.
Je také důležité znát rizikové faktory u mladých lidí, jako jsou mentální anorexie, bulimie, nadměrná fyzická aktivita nebo některé nádory hypofýzy. Tyto stavy mohou vést k nedostatku estrogenu a následnému úbytku kostní hmoty.
Ženy v perimenopauze a po menopauze
Perimenopauzální fáze označuje období, kdy žena přechází do menopauzy. V tomto období je klíčové posoudit rizikové faktory osteoporózy a zohlednit je v anamnéze. Na základě těchto údajů může lékař poté doporučit změny životního stylu, které pomohou zmírnit dopad hormonálních změn na zdraví kostí.
Samotné zvýšení příjmu vápníku často nestačí k vyrovnání zrychleného úbytku kostní hmoty v této fázi. Vhodnou léčbou může být estrogenová terapie.
Pravidelné, mírné cvičení spolu s vyváženou stravou bohatou na vápník a vitamín D, může zpomalit ztrátu kostní hmoty. V tomto kritickém období je důležité zvolit komplexní přístup, který podpoří optimální zdraví kostí.
–ete–