Inzulin pomáhá zvládat příznaky, neřeší však samotnou příčinu. Úprava stravy a životního stylu může podpořit regulaci imunitního systému a snížit potřebu inzulinu.
ZÁKLADNÍ PRŮVODCE
Lékařská recenze: Dr. Jimmy Almond, M.D.
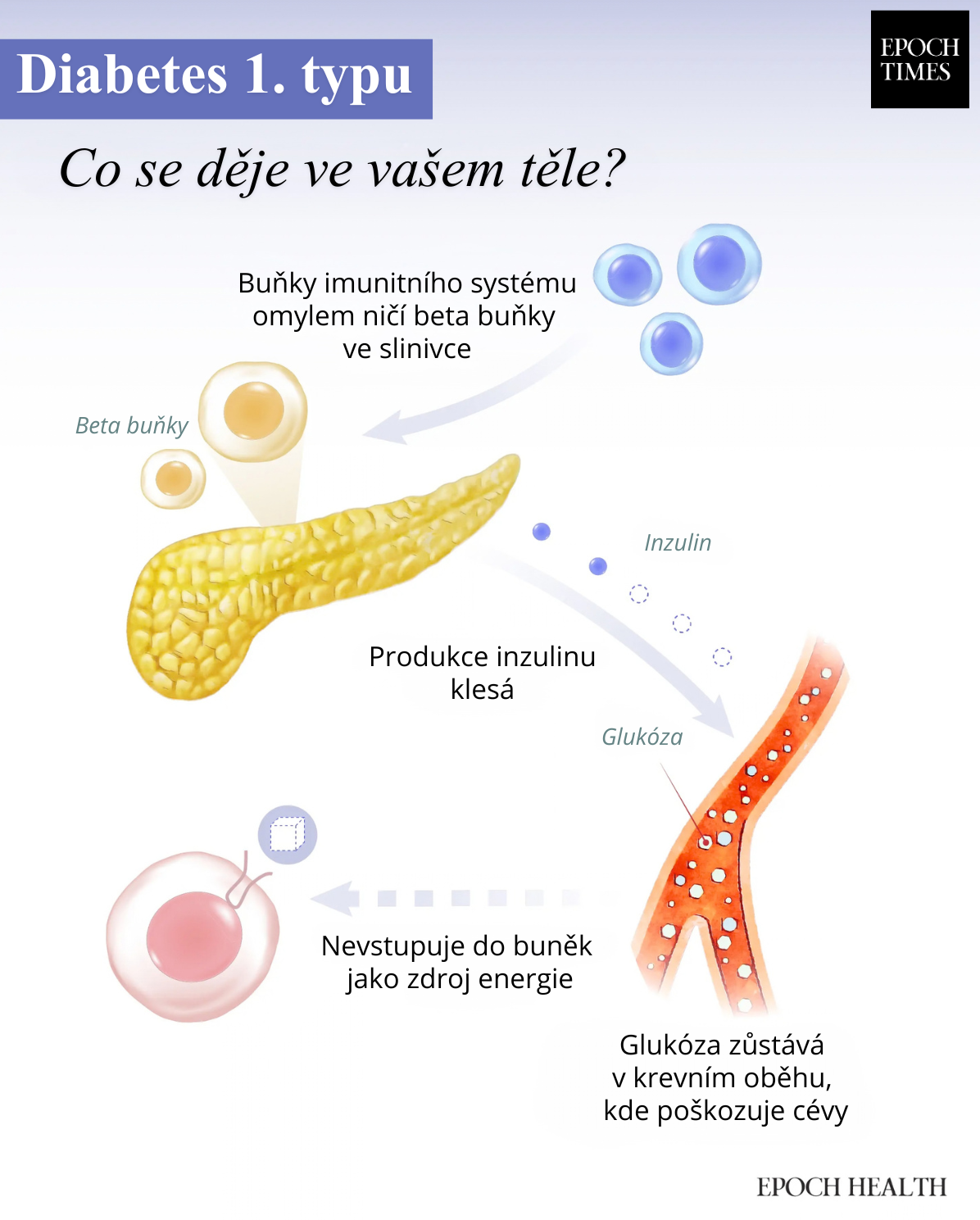
Diabetes 1. a 2. typu sice sdílejí stejný název, ve skutečnosti jde však o zásadně odlišná onemocnění. Diabetes 1. typu je autoimunitní choroba. Na celém světě jím trpí odhadem 9,5 milionu lidí, včetně až 2 milionů dětí a dospívajících. Při tomto onemocnění imunitní systém omylem napadá buňky slinivky břišní produkující inzulin. Tělo pak není schopno přesouvat cukr z krevního oběhu do buněk, kde slouží jako zdroj energie.
Bez léčby inzulinem je diabetes 1. typu smrtelný. Inzulinová terapie však není bez rizik. I při správném řízení léčby může zvýšená hladina krevního cukru poškozovat srdce, oči, ledviny, nervy i další orgány, což může vést k vážným a život ohrožujícím komplikacím.
Nové výzkumy naznačují, že změny ve stravě a životním stylu mohou pomoci zlepšit kontrolu hladiny cukru v krvi, snížit potřebu inzulinu a omezit riziko komplikací.
Jaké jsou příznaky a časné projevy diabetu 1. typu?
Příznaky a projevy se liší podle stadia onemocnění, které postupuje ve třech odlišných fázích. V první fázi jsou přítomny autoprotilátky, ale ještě se neobjevují žádné příznaky. Ve druhé fázi se autoimunitní útok zesiluje a regulace hladiny cukru v krvi začíná být narušena. Ve třetí fázi je přibližně 60 až 90 procent beta buněk – buněk slinivky břišní produkujících inzulin – zničeno, což vede k vysoké hladině cukru v krvi a k nástupu příznaků.
Příznaky bývají zpočátku mírné, ale během několika dnů, týdnů či měsíců se zhoršují. Mohou zahrnovat například:
- zvýšenou žízeň
- časté močení a u dětí také noční pomočování
- nevysvětlitelný úbytek hmotnosti
- únavu
- rozmazané vidění
Varovné příznaky diabetické ketoacidózy
Protože diabetes 1. typu může postupovat rychle – zejména u dětí – mohou se počáteční příznaky rozvinout v diabetickou ketoacidózu, což je akutní zdravotní stav vyžadující okamžitou lékařskou péči. Pokud je inzulinu příliš málo, tělo začne místo glukózy spalovat tuk jako zdroj energie. Při tomto procesu vznikají kyselé ketony, které se mohou hromadit v nebezpečných koncentracích. V současnosti má přibližně 40 procent dětí ve Spojených státech v době stanovení diagnózy již diabetickou ketoacidózu. V České republice je při diagnóze diabetu 1. typu u dětí přítomna diabetická ketoacidóza přibližně ve 30 procentech případů. Celkově trpí diabetem 1. typu v České republice kolem 5 000 dětí a dospívajících ve věku 0 až 19 let.
Kromě typických příznaků může diabetická ketoacidóza zahrnovat také:
- nevolnost, zvracení a bolesti břicha
- zmatenost, bolest hlavy a výraznou únavu
- závratě nebo pocit na omdlení
- dech se sladce ovocnou vůní
- hluboké, namáhavé dýchání
- zrychlený srdeční tep
- malé množství moči nebo její tmavou barvu
- celkový pocit nevolnosti či slabosti
Jaké jsou příčiny diabetu 1. typu?
U zdravého člověka reguluje slinivka břišní hladinu cukru v krvi uvolňováním inzulinu podle potřeby. Po jídle hladina cukru v krvi stoupá a inzulin působí jako „klíč“, který umožňuje glukóze přejít z krevního oběhu do buněk, kde se využije jako zdroj energie. Jakmile hladina cukru v krvi klesá, uvolňování inzulinu se snižuje. Tento proces pomáhá udržovat stabilní hladinu cukru v krvi během celého dne.
U diabetu 1. typu imunitní systém ničí beta buňky ve slinivce břišní, které produkují inzulin. Produkce inzulinu proto postupně klesá. Glukóza pak zůstává v krevním oběhu místo toho, aby vstupovala do buněk a poskytovala jim energii. Vznikají tak dva problémy zároveň: vysoká hladina cukru v krvi a nedostatečný přísun energie pro buňky.
Na vzniku diabetu 1. typu se podílí genetika, ale sama o sobě nevysvětluje celý proces. Výzkumníci sice identifikovali řadu genů spojených s tímto onemocněním, zároveň však platí dvě důležité skutečnosti:
- Většina lidí s diabetem 1. typu nemá v rodině žádnou anamnézu tohoto onemocnění
- U většiny lidí s genetickou predispozicí se onemocnění nikdy nevyvine.
To naznačuje, že genetika sama o sobě diabetes 1. typu nezpůsobuje. Spíše vytváří určitou zranitelnost, kterou mohou spustit faktory prostředí.
Spouštěcí faktory prostředí
Výzkum identifikoval několik faktorů prostředí, které mohou ovlivňovat regulaci imunitního systému, integritu střevní bariéry nebo zánětlivé procesy a tím přispívat ke spuštění autoimunitní reakce. Patří mezi ně například:
- nedostatek vitaminu D
- změny střevního mikrobiomu a zvýšená propustnost střevní stěny („propustné střevo“)
- toxické expozice, například znečištěné ovzduší, pesticidy a chemické látky
- psychologický stres
- některé léky, například pentamidin a antibiotika
- lepek a další složky stravy, které mohou nepřímo ovlivňovat riziko prostřednictvím změn střevní propustnosti a mikrobiomu
- bakteriální a virové infekce, včetně příušnic, zarděnek, enterovirů, cytomegaloviru, rotaviru, chřipky a SARS-CoV-2
- očkování proti covidu-19, které bylo v některých hlášených případech spojeno s novým vznikem onemocnění, zhoršenou kontrolou hladiny cukru v krvi a diabetickou ketoacidózou
Vědci se domnívají, že tyto faktory prostředí působí prostřednictvím procesu zvaného epigenetika. To znamená, že mohou zapínat nebo vypínat určité genetické mechanismy, aniž by měnily samotnou DNA. Tento mechanismus pomáhá vysvětlit, proč mohou mít dva lidé se stejným genetickým rizikem odlišný průběh onemocnění, proč výskyt diabetu 1. typu roste (geny se tak rychle nemění, prostředí však ano) a proč se onemocnění může objevit v jakémkoli věku, nejen v dětství.
Rizika během těhotenství a raného života
U dětí s vyšším rizikem mohou vývoj diabetu 1. typu ovlivnit také některé faktory během těhotenství a v raném dětství. Patří mezi ně například:
- obezita matky i otce před početím
- vystavení matky znečištěnému ovzduší, vyšší konzumace lepku nebo infekce během těhotenství
- časné zavedení lepku a kravského mléka do stravy, což může souviset s kratší dobou kojení, časnou expozicí bílkovinám nebo zvýšenou střevní propustností; časné podávání antibiotik a dysbióza, tedy narušená rovnováha střevního mikrobiomu
Další rizikové faktory
Zatímco výše uvedené faktory mohou diabetes 1. typu spustit, následující charakteristiky ovlivňují pravděpodobnost jeho rozvoje.
- Věk: Onemocnění bylo původně označováno jako „juvenilní diabetes“, může se však objevit v jakémkoli věku. První příznaky se často objevují před třetím rokem života a nejvyšší výskyt nových diagnóz je mezi 4 až 7 lety a 10 až 14 lety.
- Rodinná anamnéza: Přestože rodinný výskyt zvyšuje riziko, přibližně 90 procent diagnostikovaných osob žádnou rodinnou anamnézu nemá.
- Porod císařským řezem: Porod císařským řezem ovlivňuje střevní mikrobiom novorozence a je spojován se zvýšeným rizikem rozvoje symptomatického diabetu 1. typu. Může také urychlit průběh onemocnění.
- Kojenecká výživa: Dvě rozsáhlé kohortové studie ukázaly, že riziko onemocnění bylo dvojnásobné u kojenců, kteří nebyli nikdy kojeni.
- Tělesná hmotnost: Nadváha a obezita jsou spojeny se zvýšeným rizikem, a to i u osob s nízkým genetickým rizikem.
- Autoimunitní onemocnění: Celiakie, autoimunitní hypertyreóza (Gravesova choroba) a hypotyreóza (Hashimotova tyreoiditida) jsou s diabetem 1. typu úzce spojeny. Lidé s některým z těchto onemocnění mají přibližně trojnásobně vyšší riziko.
Jaké existují formy diabetu 1. typu?
Diabetes 1. typu se může projevovat v několika klinicky odlišných formách, které ovlivňují diagnostiku, průběh onemocnění i počáteční léčebný postup.
- Klasická forma s nástupem v dětství: Většina diagnóz je stanovena v dětství nebo dospívání, kdy se příznaky objevují náhle poté, co je již zničena většina beta buněk.
- Forma s nástupem v dospělosti, označovaná také jako latentní autoimunitní diabetes dospělých (LADA): Tato pomaleji postupující forma se může zpočátku podobat diabetu 2. typu, postupně však dochází k ničení beta buněk a pacient nakonec potřebuje léčbu inzulinem. Někdy se označuje také jako „diabetes typu 1,5“.
- Idiopatický diabetes 1. typu: U malé části pacientů se neprokážou žádné autoprotilátky, přesto mají stejné příznaky a potřebu inzulinu jako u jiných forem diabetu 1. typu.
Premium tip
Jak se diagnostikuje diabetes 1. typu?
Chybná diagnóza diabetu 1. typu je u dospělých poměrně častá, zejména u lidí s obezitou. Jedna kohortová studie ukázala, že přibližně 25 procent lidí starších 30 let, kteří ve skutečnosti trpí diabetem 1. typu, je zpočátku označeno jako pacienti s diabetem 2. typu. Kazuistiky také popisují případy lidí s jasně prokázaným autoimunitním diabetem 1. typu, kteří byli po měsíce nebo dokonce roky léčeni nesprávně, protože nebylo provedeno vyšetření autoprotilátek ani C-peptidu.
Vyšetření C-peptidu, který se uvolňuje společně s inzulinem, může odhalit i opačný typ chybné diagnózy. Výzkumníci zjistili, že 11 procent dospělých, u nichž byl diagnostikován diabetes 1. typu, má ve skutečnosti diabetes 2. typu, což se ukáže až při měření hladiny C-peptidu o několik let později. Přibližně čtvrtina těchto pacientů může po stanovení správné diagnózy léčbu inzulinem ukončit.
To zdůrazňuje, proč je pro přesnou diagnózu a vhodnou léčbu diabetu 1. typu nezbytné provádět správná vyšetření – nejen hladiny glukózy v krvi, ale také testy na autoprotilátky a C-peptid.
Základní diagnostická vyšetření hladiny cukru v krvi zahrnují:
- vyšetření glukózy v krvi nalačno a náhodné měření hladiny glukózy
- orální glukózový toleranční test, při němž se měří hladina glukózy před vypitím roztoku glukózy a dvě hodiny poté
- glykovaný hemoglobin (A1c), který odráží průměrnou hladinu cukru v krvi přibližně za poslední dva až tři měsíce
Další vyšetření mohou být použita k posouzení celkového zdravotního stavu a k odhalení diabetické ketoacidózy, život ohrožující komplikace, která se při prvním projevu častěji objevuje u diabetu 1. typu:
- základní metabolický panel (krevní test)
- vyšetření moči ke zjištění přítomnosti ketonů
- vyšetření krevních plynů z tepenné krve
Lékaři zaměření na funkční medicínu často vyšetřují také hladinu vitaminu D a dalších živin a mohou využít komplexní analýzu stolice k posouzení složení střevního mikrobiomu, trávicích funkcí, zánětu a ukazatelů souvisejících s integritou střevní bariéry.
Vyšetření, která pomáhají odlišit diabetes 1. typu od diabetu 2. typu, zahrnují:
- testy na autoprotilátky proti ostrůvkovým buňkám, například proti glutamátdekarboxyláze (GAD), antigenu insulinomu-asociovanému proteinem 2 (IA-2) a transportéru zinku 8 (ZnT8)
- vyšetření C-peptidu
Jak se léčí diabetes 1. typu?
Léčba diabetu 1. typu se zaměřuje na nahrazení chybějícího inzulinu, sledování hladiny cukru v krvi a snížení rizika akutních i dlouhodobých komplikací. Péče je celoživotní a z velké části závisí na každodenním řízení ze strany samotného pacienta.
Následující základní postupy představují hlavní nástroje, které se používají ke zvládání diabetu 1. typu a k udržení metabolické stability.
1. Inzulinová terapie
Základ léčby již více než sto let představuje inzulinová terapie, která je pro přežití nezbytná. Inzulin se obvykle podává několikrát denně injekcí, inzulinovým perem, inzulinovou pumpou nebo méně často inhalační formou. Dávky se v průběhu života mění a je nutné je upravovat podle hladiny glukózy v krvi, příjmu potravy, fyzické aktivity, stresu i případného onemocnění.
Inzulinová léčba s sebou nese určitá rizika, například hypoglykemii (nízkou hladinu cukru v krvi), přibývání na váze, bolesti hlavy nebo reakce v místě vpichu. Je proto nutné pečlivě vyvažovat dávkování tak, aby se předešlo těmto nežádoucím účinkům a zároveň se zabránilo vysoké hladině cukru v krvi.
2. Monitorování hladiny cukru v krvi
Pravidelné sledování hladiny cukru v krvi je nezbytné, aby bylo možné dávky inzulinu přizpůsobit stravě, fyzické aktivitě, stresu i případné nemoci. Měření lze provádět pomocí glukometrů s odběrem kapky krve z prstu nebo pomocí kontinuálních monitorů glukózy, které jsou dnes preferovanou metodou.
Kontinuální monitor glukózy se obvykle nosí na paži nebo na břiše a v reálném čase odesílá naměřené hodnoty do přijímače nebo mobilní aplikace. Uživatel tak může sledovat, jak konkrétní potraviny ovlivňují hladinu cukru v krvi. Některé systémy jsou propojeny s inzulinovou pumpou a fungují jako takzvaná „umělá slinivka“, která automaticky upravuje dávkování inzulinu podle aktuální hladiny glukózy.
3. Edukace a samostatná péče
Pro zvládání diabetu je zásadní naučit se správně aplikovat inzulin, rozumět faktorům, které hladinu glukózy zvyšují nebo snižují, rozpoznat varovné příznaky a reagovat na velmi vysokou či naopak velmi nízkou hladinu cukru v krvi.
Součástí edukace bývá také doporučení týkající se výživy, počítání sacharidů, plánování jídelníčku, čtení údajů na potravinových obalech a vhodné fyzické aktivity.
Další pokročilé léčebné přístupy
Kromě základních léčebných postupů se používají nebo intenzivně zkoumají také metody, které by mohly ovlivnit průběh onemocnění nebo obnovit schopnost organismu produkovat inzulin.
1. Imunoterapie ovlivňující průběh onemocnění
Po stanovení diagnózy může slinivka břišní ještě několik let produkovat určité množství inzulinu. Téměř u třetiny pacientů je měřitelná produkce inzulinu i po třech a více letech. Cílem imunoterapie je zachovat tuto zbývající produkci inzulinu v raných fázích onemocnění, což může pomoci snížit kolísání hladiny cukru v krvi a omezit riziko dlouhodobých komplikací.
2. Monoklonální protilátky anti-CD3
Teplizumab je lék modulující imunitní systém, který byl schválen k oddálení přechodu z druhého do třetího stadia diabetu 1. typu u osob starších osmi let. Podává se formou každodenní intravenózní infuze trvající více než 30 minut po dobu 14 po sobě jdoucích dnů. Současně se podávají také léky ke snížení rizika reakce organismu a dalších nežádoucích účinků.
V hlavní klinické studii bylo u účastníků, kteří dostávali teplizumab, zpomalení postupu onemocnění v průměru o 24 měsíců ve srovnání s účastníky, kteří dostávali placebo.
3. Transplantace
Ve vzácných případech – obvykle tehdy, když je diabetes velmi obtížně zvládnutelný nebo když dochází k selhávání jiných orgánů – může být zvažována transplantace. V některých situacích může transplantace potenciálně vést k vyléčení diabetu 1. typu, je však nutné celoživotní užívání léků potlačujících imunitní systém, aby se zabránilo odmítnutí transplantovaného orgánu.
- Transplantace ostrůvkových buněk: Přenos buněk produkujících inzulin (pankreatických ostrůvků) z dárcovské slinivky do jater příjemce s cílem obnovit produkci inzulinu.
- Transplantace slinivky břišní: Chirurgická náhrada celé slinivky břišní dárcovským orgánem.
Směry budoucího výzkumu
Vědci intenzivně pracují na metodách, které by jednou mohly odstranit potřebu celoživotní léčby inzulinem. Mezi hlavní oblasti současného výzkumu patří:
- Terapie ostrůvkovými buňkami odvozenými z kmenových buněk: Malé rané klinické studie ukazují, že u některých účastníků došlo ke snížení potřeby inzulinu nebo k jejímu úplnému vymizení.
- Pokročilé systémy umělé slinivky: Vyvíjejí se plně automatizované systémy, které nevyžadují zásah uživatele a v některých experimentálních modelech kombinují podávání inzulinu s malými dávkami glukagonu, aby co nejlépe napodobily přirozenou regulaci hladiny glukózy v těle.
- Terapie zapouzdřenými buňkami: Experimentální přístupy, které chrání transplantované buňky produkující inzulin před útokem imunitního systému a mohly by tak odstranit potřebu imunosupresivní léčby.
Přestože tyto přístupy vypadají slibně, většina z nich je zatím ve fázi raných klinických studií a dosud nejsou dostupné jako standardní léčba.
Jaké jsou přirozené a životní přístupy k diabetu 1. typu?
Konvenční léčba je nezbytná, sama o sobě však neovlivňuje základní autoimunitní proces, který je spojen se zánětem a poruchami zdraví střev. Vedle standardní léčby mohou přirozené a životní přístupy pomoci snižovat zánět a potřebu inzulinu, podporovat zdravý střevní mikrobiom a střevní bariéru, stabilizovat hladinu cukru v krvi a chránit orgány před poškozením.
Dietní strategie
Strava může přímo ovlivňovat potřebu inzulinu. Neexistuje jedna „optimální“ dieta, která by vyhovovala všem. Nejvhodnější přístup je individuální, dlouhodobě udržitelný a zaměřený na snížení zánětu i potřeby inzulinu při současné podpoře metabolického zdraví a zdraví střev. Správný typ a množství sacharidů se liší podle jednotlivce, přičemž důležitá je také kvalita sacharidů, tuků i bílkovin.
Bílkoviny a tuky:
Bílkoviny podporují regeneraci tkání, pocit sytosti i metabolismus, aniž by způsobovaly rychlé výkyvy hladiny glukózy. Velké porce však mohou u některých lidí vyvolat opožděné zvýšení hladiny cukru v krvi.
Nahrazení rafinovaných sacharidů zdravými tuky – například z oliv, avokáda, ořechů, semen a ryb ze studených moří – může pomoci zvýšit pocit sytosti, podpořit metabolické zdraví a snížit zánětlivé procesy.
Sacharidy a reakce hladiny cukru v krvi
Počítání sacharidů je důležité pro odhad potřebné dávky inzulinu. Ne všechny sacharidy však ovlivňují hladinu cukru v krvi stejným způsobem, i když obsahují stejné množství sacharidů v gramech. Přesnější odhad potřeby inzulinu pomáhají poskytovat dva pojmy.
Čisté sacharidy (net carbs): Jde o celkové množství sacharidů minus vlákninu a některé cukerné alkoholy. Vláknina zpomaluje vstřebávání a má minimální vliv na hladinu cukru v krvi, takže čisté sacharidy často poskytují přesnější odhad potřeby inzulinu než celkové množství sacharidů.
Glykemická nálož: Ukazatel, který kombinuje rychlost, s jakou potravina zvyšuje hladinu cukru v krvi (glykemický index), s množstvím stravitelných sacharidů v běžné porci. Glykemická nálož lépe než samotné počítání sacharidů předpovídá skutečný vliv potraviny na hladinu cukru v krvi. Výběr potravin s nízkou glykemickou náloží může pomoci snížit výkyvy hladiny cukru i potřebu inzulinu.
Stravovací vzorce podložené výzkumem
Výživové potřeby se u jednotlivých lidí liší, přesto existuje několik stravovacích přístupů podložených vědeckými důkazy, které prokázaly významný přínos při podpoře metabolického zdraví a při snižování rizika dlouhodobých komplikací.
Nízkosacharidové přístupy
Studie opakovaně potvrzují přínos diet s nižším obsahem sacharidů při léčbě diabetu. Tyto přístupy se však mohou výrazně lišit v množství tuků a vlákniny.
Konvenční výživová doporučení obvykle omezují rafinované sacharidy, vysoce průmyslově zpracované potraviny a celkové množství tuků, zejména nasycených. Zároveň doporučují, aby sacharidy tvořily přibližně 45 až 60 procent celkového energetického příjmu.
Ketogenní dieta: Velmi nízkosacharidový přístup (přibližně 20 až 50 gramů sacharidů denně) s vysokým podílem tuků (asi 60 až 75 procent energetického příjmu). Cílem je přesměrovat metabolismus tak, aby tělo využívalo jako hlavní zdroj energie ketony vznikající z tuků. Tento způsob stravování upřednostňuje kvalitní tuky, neškrobovou zeleninu a rostlinné potraviny s nízkým obsahem čistých sacharidů. Důkazy o jeho účinnosti jsou zatím omezené a nejednoznačné, ale mezi možné přínosy patří snížení tělesné hmotnosti, pokles hodnot A1c a menší potřeba inzulinu. Vzhledem k riziku hypoglykemie a ketoacidózy je nutný lékařský dohled.
Několik dalších stravovacích přístupů podložených výzkumem může také pomoci stabilizovat hladinu cukru v krvi a podpořit dlouhodobé zdraví lidí s diabetem 1. typu.
- Středomořská dieta: Zdůrazňuje vysoký příjem vlákniny a pestrou škálu fytonutrientů, které pomáhají snižovat zánět, podporují střevní mikrobiom a omezují prudké výkyvy hladiny cukru v krvi.
- Dieta DASH (Dietary Approaches to Stop Hypertension): Stravovací přístup založený převážně na rostlinných potravinách, který klade důraz na ovoce, zeleninu, celozrnné produkty a nízkotučné mléčné výrobky. U mladých lidí s diabetem 1. typu byl tento způsob stravování spojen s nižšími hodnotami A1c a nižším kardiovaskulárním rizikem.
- Bezlepková dieta: Studie zahrnující 15 nově diagnostikovaných dětí ukázala, že přísné dodržování bezlepkové diety vedlo k lepší krátkodobé kontrole hladiny cukru v krvi. V jedné kazuistice dosáhl pětiletý chlapec bez celiakie po stanovení diagnózy dlouhodobé remise bez potřeby inzulinové terapie během dvacetiměsíčního sledování. Další malá klinická studie u dětí s diabetem 1. typu a časnou, bezpříznakovou celiakií rovněž zaznamenala zlepšení metabolických parametrů. Tyto předběžné výsledky naznačují, že vyloučení lepku může být u některých lidí přínosné, k potvrzení těchto zjištění jsou však zapotřebí rozsáhlejší a dlouhodobější studie.
Podpora zdraví střev prostřednictvím stravy
Omezení potravinových faktorů, které dráždí střeva nebo zvyšují jejich propustnost, může pomoci podpořit zdravější střevní bariéru i mikrobiom. Spouštěče imunitních a zánětlivých reakcí se liší podle jednotlivce, mezi časté dietní faktory však patří:
- vysoce průmyslově zpracované potraviny
- lepek
- nadměrné množství přidaného cukru nebo soli
- alkohol
Potraviny, které poskytují živiny podporující zdraví střev a prebiotika vyživující prospěšné mikroorganismy, zahrnují například:
- tučné ryby, které jsou zdrojem omega-3 mastných kyselin
- máslo a ghí, které obsahují butyrát – mastnou kyselinu s krátkým řetězcem podporující zdraví střev
- syrové fermentované potraviny, které poskytují probiotika i prebiotika
- potraviny bohaté na prebiotika, například česnek, cibule a chřest
Spolupráce s kvalifikovaným odborníkem na funkční medicínu nebo výživu může pomoci vytvořit individuální plán přizpůsobený konkrétním potřebám.
Podpůrné živiny a doplňky stravy
Kvalita, biologická dostupnost i dávkování doplňků stravy se mohou výrazně lišit, proto se doporučuje konzultace s kvalifikovaným odborníkem na výživu. Před zahájením užívání doplňků je také vhodné poradit se s lékařem nebo lékárníkem kvůli možným interakcím s léky.
Vitaminy a minerály
Některé vitaminy a minerály podporují regulaci imunitního systému, zdraví střev a metabolickou stabilitu.
- Vitamin A: Podporuje integritu střevní bariéry a přispívá k větší rozmanitosti střevního mikrobiomu.
- Vitamin D3: Nedostatek je častý zejména v severnějších zeměpisných šířkách a je spojován s vyšším rizikem autoimunitních onemocnění. Pro bezpečné doplnění je důležité laboratorní vyšetření hladiny.
- Oxid hořečnatý (magnesium oxide): Nedostatek hořčíku je u diabetu častý a souvisí se závažnými komplikacemi. Studie ukazují, že oxid hořečnatý může zlepšit kontrolu hladiny cukru v krvi u dětí s diabetem 1. typu. Nejvhodnější formu a dávkování je vhodné konzultovat s odborníkem.
- Zinek: Nedostatek zinku je u dětí spojován se zvýšeným rizikem diabetu 1. typu i se změnami střevního mikrobiomu. Zinek podporuje integritu střevní bariéry a regulaci imunitního systému.
Glutamin
Aminokyselina L-glutamin představuje hlavní zdroj energie pro buňky střevní výstelky a může pomoci posílit střevní bariéru a podpořit obnovu tkání.
Esenciální mastné kyseliny
Omega-3 mastné kyseliny jsou považovány za esenciální, protože si je organismus nedokáže sám vytvořit a musí je získávat ze stravy nebo z doplňků. Tyto tuky podporují rovnováhu imunitního systému a pomáhají snižovat zánět.
Mezi běžné doplňky patří:
- Rybí olej obsahující kyselinu eikosapentaenovou (EPA)a dokosahexaenovou (DHA)
- Olej z řas, který poskytuje DHA a EPA.
Polyfenoly
Polyfenoly jsou prospěšné rostlinné látky obsažené v barevném ovoci, zelenině, čaji a koření. Pomáhají tlumit zánětlivé procesy a podporují funkci střevní bariéry.
- Quercetin se nachází například v cibuli, jablkách a bobulovinách.
- Epigalokatechin galát se vyskytuje v zeleném čaji.
- Resveratrol je obsažen v hroznech a bobulovinách.
- Kurkumin je účinná látka obsažená v kurkumě.
Změny životního stylu pro komplexní zvládání onemocnění
Návyky životního stylu představují důležitou součást komplexní péče o diabetes 1. typu. Současná doporučení zdůrazňují zejména následující oblasti.
- Pravidelná fyzická aktivita: Aerobní i silové cvičení zlepšují citlivost na inzulin, podporují kontrolu tělesné hmotnosti a snižují rizikové faktory kardiovaskulárních onemocnění. Intenzitu a načasování pohybu je vhodné přizpůsobit fyzické kondici jednotlivce a upravit tak, aby se minimalizovalo riziko hypoglykémie.
- Kvalitní spánek: Spánek delší než 6,5 hodiny za noc je spojován s lepší kontrolou hladiny cukru v krvi a nižší mírou zánětlivých procesů v organismu. Dodržování zásad spánkové hygieny – například tmavá a chladnější ložnice, pravidelný spánkový režim a omezení používání obrazovek před spaním – může zlepšit kvalitu i délku spánku.
- Zvládání stresu: Chronický stres aktivuje stresovou reakci organismu, zvyšuje hladinu kortizolu a aktivitu sympatického nervového systému. Tyto změny vedou ke zvýšení hladiny glukózy v krvi a ke snížení účinnosti inzulinu. Řada studií ukazuje souvislost mezi dlouhodobým stresem a vyššími hodnotami A1c. To znamená, že způsob, jakým člověk přemýšlí o diabetu a o stresových situacích s ním spojených, může ovlivňovat stresovou reakci i zdravotní výsledky. Terapie založené na mindfulness učí dovednosti pro regulaci stresu, například kognitivní přerámování, přijetí situace nebo vědomou práci s pozorností. Praktiky mindfulness, jako je meditace, vědomé dýchání nebo tai-či, podle studií zlepšují vnímaný stres, náladu, kvalitu spánku i zánětlivé ukazatele.
Jak ovlivňuje myšlení průběh diabetu 1. typu
Život s diabetem 1. typu je spojen s výraznou psychickou i emoční zátěží. Lidé s diabetem mají dvakrát až třikrát vyšší pravděpodobnost výskytu deprese a přibližně o 20 procent vyšší pravděpodobnost diagnostikované úzkostné poruchy než lidé bez tohoto onemocnění. Neustálé sledování hladiny cukru v krvi, dávkování inzulinu, rozhodování o stravě a obavy z komplikací vytvářejí dlouhodobý psychosociální stres, často označovaný jako „diabetes distress“. Tento stav může narušovat péči o sebe i regulaci hladiny glukózy.
Výzkumy naznačují, že způsob, jakým lidé o svém onemocnění přemýšlejí a jak k němu přistupují, může významně ovlivňovat zdravotní výsledky. U mladých lidí s diabetem 1. typu byla například naděje spojena s častějším měřením hladiny glukózy v krvi, menším výskytem depresivních příznaků a lepší kontrolou glykémie. Programy zaměřené na rozvoj psychické odolnosti u dospívajících prokázaly snížení psychické zátěže spojené s diabetem, zlepšení chování souvisejícího s péčí o nemoc a také lepší kontrolu glykémie. Vyšší míra odolnosti u mladých dospělých navíc souvisí s příznivějšími hodnotami A1c, tedy ukazatelem průměrné hladiny cukru v krvi za poslední dva až tři měsíce.
Mezi přístupy k myšlení, které mohou podpořit lepší zvládání diabetu, patří následující strategie.
- Vnímat neúspěchy jako zdroj informací: Výzkum ukazuje, že dospívající s diabetem 1. typu, kteří přistupují k problémům prostřednictvím řešení situací, dosahují lepší kontroly hladiny cukru v krvi i lepší psychické pohody než ti, kteří problémy spíše ignorují. Vnímat zvýšené hodnoty cukru nebo dietní „chyby“ jako užitečná data, nikoli osobní selhání, podporuje právě tento přístup založený na řešení problémů. Díky tomu je snazší pokračovat v monitorování a každodenním rozhodování bez pocitu studu či viny.
- Posilování vlastní schopnosti zvládat nemoc: Důvěra ve vlastní schopnost diabetes řídit – budovaná prostřednictvím malých, postupných úspěchů a rozvoje dovedností – je spojena s lepší kontrolou glykémie i s vyšší kvalitou života. Spolupráce s edukátory nebo podpůrnými skupinami může tento pocit kompetence dále posilovat.
- Přesun od dokonalosti k pokroku: Uvědomění, že léčba diabetu je založena spíše na sledování dlouhodobých trendů než na „dokonalých“ hodnotách, může snížit psychickou zátěž a pomoci předcházet vyhoření. Tento pohled podporuje dlouhodobě udržitelnou péči o zdraví.
- Hledání smyslu a motivace: Propojení péče o diabetes s širšími životními cíli – například snahou zůstat zdravý pro rodinu, věnovat se smysluplné práci nebo koníčkům či být dobrým příkladem pro ostatní – může v náročných obdobích poskytnout silnou motivaci a zmírnit psychickou zátěž spojenou s onemocněním.
Odborná podpora ze strany diabetologických edukátorů, psychologů se zkušeností s chronickými onemocněními nebo podpůrných skupin může pomoci tyto mentální strategie rozvíjet společně s medicínskou léčbou.
Jak lze předcházet diabetu 1. typu?
V současnosti neexistuje prokázaný způsob, jak diabetu 1. typu zcela zabránit. Většina preventivních snah se zaměřuje na oddálení nebo zpomalení přechodu do třetího stadia – tedy do stadia s klinickými příznaky – u lidí, u nichž jsou již přítomny autoprotilátky proti ostrůvkovým buňkám slinivky.
Pro osoby, které mají rodiče, sourozence nebo dítě s diabetem 1. typu, je prostřednictvím výzkumné sítě Type 1 Diabetes TrialNet k dispozici bezplatné testování protilátek a dlouhodobé sledování. Tento program zároveň umožňuje zapojení do klinických studií zaměřených na prevenci.
Protože jde o onemocnění zprostředkované imunitním systémem, je vhodné uvažovat o snižování rizika již před početím, během těhotenství a v raném dětství, kdy se imunitní systém teprve vyvíjí.
Výzkum identifikoval několik nutričních a raných životních faktorů, které mohou snížit riziko vzniku autoimunity proti ostrůvkovým buňkám, zejména u osob s vyšším genetickým rizikem.
- Vitamin D: Doplnění vitaminu D během těhotenství a v raném dětství bylo spojeno s nižším rizikem vzniku autoprotilátek proti ostrůvkovým buňkám a s nižším rizikem diabetu 1. typu, i když dlouhodobé účinky zatím nejsou zcela objasněny.
- Omega-3 mastné kyseliny: Vyšší příjem omega-3 mastných kyselin byl spojen s nižším rizikem vzniku autoprotilátek proti ostrůvkovým buňkám u dětí s geneticky zvýšeným rizikem.
- Probiotika: Vystavení probiotikům v raném dětství bylo v některých studiích spojeno s nižší mírou autoimunity proti ostrůvkovým buňkám u dětí s vysokým rizikem.
- Protizánětlivá strava s vysokým obsahem vlákniny: Strava bohatá na vlákninu podporuje tvorbu mastných kyselin s krátkým řetězcem, například butyrátu a acetátu. Tyto látky snižují zánět, podporují integritu střevní bariéry a přispívají ke zdravému mikrobiomu. Společně tak mohou přispívat k lepší regulaci imunitního systému.
- Kojení: Kojení pomáhá formovat střevní mikrobiom kojence. Delší a výhradní kojení bylo u dětí spojeno s nižším rizikem rozvoje onemocnění ve srovnání s dětmi, které nebyly kojeny nebo byly kojeny jen velmi krátce.
- Podpora zdraví střev: Zvýšená propustnost střev a nerovnováha střevního mikrobiomu se často objevují ještě před rozvojem diabetu 1. typu. Strategie podporující integritu střevní bariéry a rozmanitost mikroorganismů mohou mít ochranný účinek.
Jaké jsou možné komplikace diabetu 1. typu?
Dlouhodobě zvýšená hladina cukru v krvi může postupně poškozovat srdce, oči, ledviny, nervy i další orgány. To může vést k závažným a život ohrožujícím komplikacím.
Akutní komplikace
Krátkodobé komplikace se mohou rozvinout rychle a vyžadují okamžitou lékařskou péči.
- Hypoglykémie: Často vzniká v důsledku nadměrné dávky inzulinu, vynechání jídla nebo intenzivní fyzické aktivity. Může vést ke zmatenosti, křečím nebo ztrátě vědomí.
- Diabetická ketoacidóza: Vzniká při nedostatku inzulinu a nadměrné produkci ketonů. Tento stav výrazně zvyšuje riziko kómatu nebo úmrtí.
Komplikace malých krevních cév
Poškození drobných cév může postupně zasahovat různé orgánové systémy.
- Poškození očí: Může se objevit retinopatie, makulární edém, šedý zákal nebo glaukom. Diabetická retinopatie postihuje přibližně 30 až 51 procent dospělých s dlouhodobým diabetem a může vést ke ztrátě zraku nebo slepotě.
- Neuropatie: Poškození nervů způsobující bolest, brnění nebo necitlivost, zejména v rukou a nohou. Po 13 až 14 letech trvání onemocnění se objevuje přibližně u jedné třetiny dospělých a riziko se s věkem zvyšuje.
- Kognitivní poruchy: Patří sem mírné poruchy kognitivních funkcí i demence.
- Gastropareza: Zpomalené vyprazdňování žaludku způsobené poškozením nervů. Projevuje se časným pocitem sytosti, nadýmáním, nevolností, zvracením a úbytkem hmotnosti.
- Sexuální dysfunkce: Zahrnuje erektilní dysfunkci u mužů i sexuální potíže u žen, často způsobené poškozením nervů a cév.
- Onemocnění ledvin: Často začíná přítomností bílkoviny v moči a může postupně přejít až do selhání ledvin.
- Komplikace na nohou: Poškození nervů a zhoršené prokrvení mohou vést k vředům, infekcím, špatnému hojení ran a v závažných případech až ke gangréně a amputaci.
Komplikace velkých krevních cév
Dlouhodobě zvýšená hladina cukru v krvi poškozuje a zaněcuje stěny velkých tepen v celém těle. To podporuje vznik aterosklerózy (ukládání tukových plátů) a zvyšuje riziko kardiovaskulárních onemocnění.
Patří sem například:
- Vysoký krevní tlak
- Cévní mozková příhoda
- Ischemická choroba srdeční
- Srdeční infarkt
Další komplikace
Vysoká hladina cukru v krvi oslabuje imunitní funkce a podporuje růst bakterií a plísní. Nadbytek glukózy vytváří vhodné prostředí pro mikroorganismy a zároveň zhoršuje schopnost organismu bojovat s infekcemi a hojit poškozené tkáně. To může vést k následujícím problémům:
- Onemocnění dásní
- Kožní potíže, včetně suchosti, bakteriálních a plísňových infekcí a diabetické dermopatie
- Zhoršené hojení ran
- Zvýšená náchylnost k infekcím, včetně infekcí močových cest, infekcí dýchacích cest a vaginálních kvasinkových infekcí
Lidé s diabetem 1. typu mají dvakrát až pětkrát vyšší riziko úmrtí z jakékoli příčiny. K tomuto riziku přispívá také iatrogenní hyperinzulinémie, tedy zvýšená hladina inzulinu způsobená léčbou, která může vést k přibývání na hmotnosti, rozvoji inzulinové rezistence a nestabilním hladinám cukru v krvi.
To zdůrazňuje význam komplexního přístupu k léčbě, který se zaměřuje na stabilní hladinu cukru v krvi, používání nejnižších účinných dávek inzulinu a celkové metabolické zdraví.
–ete–







