Často postihuje stranu hlavy, může se však šířit i do krku, obličeje nebo zasáhnout hlavu celou.
ZÁKLADNÍ PRŮVODCE
Lékařsky ověřil Jimmy Almond, M.D.
Migréna dokáže mnohem víc než jen způsobit třeštící bolest hlavy. Jde o komplexní neurologické onemocnění, které může narušit vidění, pohyb, řeč i náladu – a přesto zůstává jednou z nejčastěji nediagnostikovaných a neléčených chorob na světě. Přibližně 12 až 15 % Američanů trpí migrénami, a přestože jejich výskyt v posledních třech desetiletích zůstává stabilní, míra invalidity spojená s tímto onemocněním ve Spojených státech nadále roste.
Rozšiřující se škála léčebných postupů a přírodních metod – od cílených léků až po všímavost (mindfulness) a bylinné přípravky – však může významně snížit frekvenci i závažnost záchvatů.
Jaké jsou fáze a příznaky migrény?
Migréna je geneticky ovlivněná neurologická porucha vyznačující se opakujícími se epizodami středně silné až silné bolesti hlavy. Často postihuje pouze jednu stranu, jindy však zasahuje i krk, obličej nebo celou hlavu.
Fáze migrény
Většina migrenózních záchvatů probíhá v několika fázích. Jejich včasné rozpoznání může pomoci včas zakročit a zmírnit následky. Ne každý prožívá všechny fáze a jednotlivé etapy se mohou překrývat.
1. Prodromální fáze (hodiny až dny předem): Mohou se objevit nenápadné varovné signály, jako jsou změny nálad (od deprese po euforii), chutě na určité potraviny, ztuhlost šíje, únava, nadměrné zívání, zvýšená žízeň a močení nebo zácpa. Nejedná se o spouštěče, ale o časné známky toho, že migréna již začala.
2. Aura (do jedné hodiny předem): Nejméně 25 % lidí s migrénou zažívá auru – vratné neurologické symptomy, které se obvykle objevují 10 minut až hodinu před samotnou bolestí hlavy.
- Poruchy vidění (scintilační skotom): Krátkodobá slepá skvrna uprostřed zorného pole, následovaná mihotavými, jasně barevnými cikcak světly.
- Necitlivost nebo brnění: Pocity „mravenčení“ v paži, noze nebo obličeji.
- Svalová slabost: Často postihuje pouze jednu stranu těla.
- Potíže s řečí: Problémy s formulováním vět nebo hledáním slov.
- Neobvyklé smyslové vjemy: Slyšení zvláštních zvuků nebo hudby.
- Mimovolné pohyby: Například záškuby.
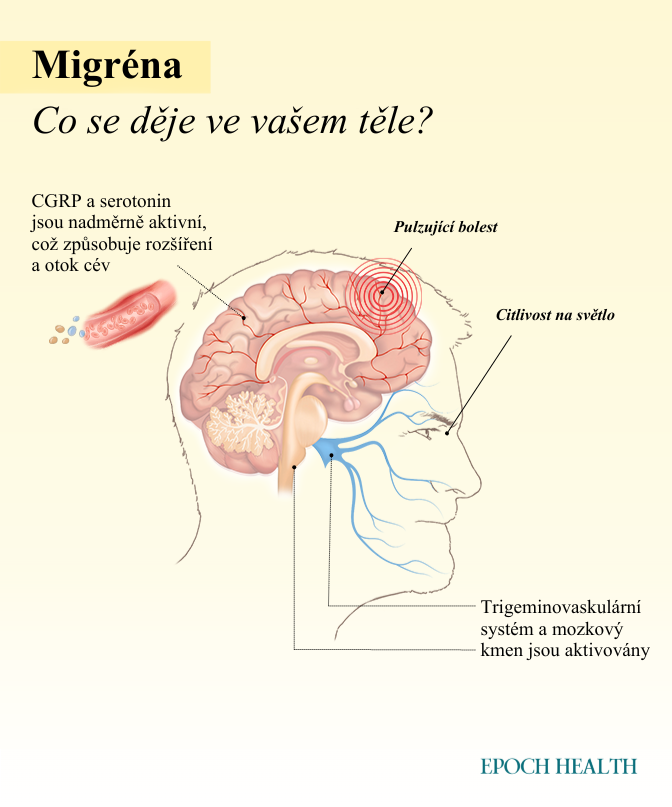
3. Záchvat (4 až 72 hodin): Migréna je v aktivní fázi. Bolest obvykle nastupuje postupně a s časem nabírá na intenzitě. Typicky bývá pulzující nebo bušivá a mohou ji doprovázet další projevy:
- Tepající nebo pulzující bolest hlavy.
- Nevolnost.
- Zvracení.
- Citlivost na světlo, zvuk, pachy a dotek.
4. Postdromální fáze (až dva dny poté): Tato fáze může v člověku zanechat pocit vyčerpání, zmatenosti a „vyprahlosti“. Někteří lidé pociťují změny nálad nebo krátkou bolest vyvolanou prudkým pohybem hlavy, zatímco jiní mohou naopak zažívat neobvyklé povznesení. Soustředění bývá obtížné, mohou se objevit závratě a celková hladina energie je obvykle nízká.
5. Interiktální období (mezi záchvaty): Doba mezi jednotlivými atakami migrény má nepředvídatelnou délku, což u pacientů často vyvolává úzkost z toho, kdy udeří další epizoda.
Různé typy migrény
Různé druhy migrény se projevují odlišnými symptomy.
Dvěma hlavními formami jsou migréna bez aury (asi 75 % případů), kdy záchvaty přicházejí bez varovných signálů, a migréna s aurou (přibližně 25 %), u níž bolesti hlavy předcházejí neurologické příznaky, jako jsou mihotavá světla, brnění nebo potíže s řečí. Obě formy mohou být epizodické (bolest hlavy do 14 dnů v měsíci) nebo chronické (15 a více dní v měsíci).
Mezi méně běžné varianty patří menstruační migréna (vyvolaná hormonálními změnami v období menstruace), tichá migréna (všechny obvyklé příznaky, ale bez bolesti hlavy), hemiplegická migréna (vzácná forma, která může způsobit dočasné ochrnutí poloviny těla) a břišní migréna (postihuje hlavně děti a projevuje se bolestí břicha místo hlavy). Tyto podtypy mohou vykazovat specifické symptomy.
Častým zdrojem omylů je skutečnost, že migrény mohou vyvolávat příznaky podobné zánětu dutin, jako jsou slzení očí, ucpaný nos a tlak v obličeji. To vede mnoho lidí k záměně za sinusovou bolest hlavy. Migrény se také často objevují ráno – někdy hned po probuzení – nebo v předvídatelných intervalech, například po stresujícím týdnu.
Kritické příznaky
Většina migrén, ačkoliv jsou vysilující, není z lékařského hlediska nebezpečná. Přesto vyhledejte okamžitou pomoc, pokud pocítíte náhlou, krutou bolest hlavy připomínající „úder hromu“, která dosáhne maximální intenzity během několika sekund, nebo pokud se charakter bolesti liší od vašeho obvyklého vzorce.
Urgentní vyšetření je nutné také v případě, že migréna zahrnuje nové neurologické příznaky (např. auru, znecitlivění, brnění, slabost či dvojité vidění) nebo známky mozkové mrtvice (náhlá slabost na jedné straně, změny vidění, potíže s řečí, zmatenost nebo problémy s rovnováhou). Ostražití buďte rovněž tehdy, pokud bolest následuje po poranění hlavy, zhoršuje se při ležení nebo kašli, progresivně sílí nebo se objevuje ráno s neustávající nevolností.
Odbornou pomoc vyhledejte také v případě, že migréna trvá déle než 72 hodin, pokud příznaky aury přetrvávají déle než hodinu v kuse, nebo pokud jste těhotná či krátce po porodu.
Migréna není jen silná bolest hlavy, ale komplexní porucha, která ovlivňuje životy milionů lidí. Poznejte její fáze a včasné varovné signály.
Co způsobuje migrénu?
Migréna není „pouhá bolest hlavy“ – představuje složitý neurologický proces, který zahrnuje změny v chemii mozku, elektrické signalizaci i v chování cév.
Během záchvatu se mozek nachází ve stavu zvýšené dráždivosti. Aktivuje se síť nervů a cév u báze lebky, takzvaný trigeminovaskulární systém, který vysílá signály bolesti do obličeje a hlavy. Tato aktivace zasahuje i mozkový kmen, což vyvolává doprovodné příznaky, jako jsou nevolnost a přecitlivělost na světlo.
Souběžně se zvyšuje aktivita chemických přenašečů (neurotransmiterů), které spouštějí dráhy bolesti a narušují systémy řídící chuť k jídlu, spánek, náladu a soustředění. To vysvětluje širokou škálu symptomů provázejících období před samotnou bolestí i po ní. Klíčovou roli v průběhu epizody hraje několik látek:
- CGRP (Calcitonin gene-related peptide): Tento peptid rozšiřuje cévy a aktivuje nervy citlivé na bolest, čímž přispívá k samotné bolesti i světloplachosti.
- Serotonin: Ovlivňuje napětí cév, vnímání bolesti, spánek, náladu i kognitivní funkce.
- Dopamin: Má vliv na motivaci, soustředění a spánek. Je silně spojen s nevolností, zíváním, závratěmi a zvracením – tedy běžnými průvodními znaky migrény.
U pacientů trpících aurou se vědci domnívají, že tyto příznaky pramení z fenoménu zvaného kortikální šířící se deprese. Jde o pomalou vlnu elektrické aktivity, která se šíří po mozkové kůře a dočasně utlumuje konkrétní oblasti. Pokud tato vlna projde například zrakovým centrem, vyvolá typická mihotavá světla nebo slepé skvrny v zorném poli.
Rizikové faktory
Migréna se obvykle poprvé objevuje v období puberty a nejčastěji postihuje lidi ve věku od 35 do 45 let. Odborníci ji považují za výsledek souhry genetických, environmentálních a neurologických vlivů.
- Genetika a rodinná anamnéza: Migréna má silný dědičný základ; blízcí příbuzní nemocných čelí přibližně třikrát vyššímu riziku. Na jejím vzniku se pravděpodobně podílí více genů v interakci s prostředím, zejména ty, které řídí funkci nervů a cév.
- Pohlaví a hormony: Migréna trápí ženy výrazně častěji než muže. Podle systematického přehledu z roku 2024 postihuje přibližně 17 až 19 % žen ve srovnání s 5 až 7 % mužů. K této disproporci přispívají zejména hormonální výkyvy během menstruačního cyklu a těhotenství.
- Souběžná onemocnění: Riziko migrény zvyšují i stavy jako deprese, úzkost, fibromyalgie, spánková apnoe či syndrom posturální ortostatické tachykardie (PoTS). Efektivní léčba těchto přidružených potíží může výrazně zlepšit i průběh samotné migrény.
- Obezita: Nadměrná tělesná hmotnost není jen rizikovým faktorem, ale migrénu dále zhoršuje. Zvyšuje frekvenci záchvatů u lidí s epizodickou formou a urychluje přechod onemocnění do chronického stadia.
- Traumata a zneužívání v dětství: Fyzické, emocionální či sexuální zneužívání v dětství může poznamenat neurologický vývoj natolik, že se v dospělosti zvýší riziko migrény a dalších bolestivých stavů. Nejsilnější souvislost se přitom prokazuje u citového strádání a zneužívání.
- Etnicita: Statistiky ukazují, že migréna je častější u původních obyvatel Ameriky než u příslušníků jiných etnických skupin.
Spouštěče migrény
Spouštěče samy o sobě migrénu nezpůsobují u zdravých lidí – fungují spíše jako „poslední kapka“ u těch, kteří k ní mají vrozené dispozice, a postrčí je za individuální práh bolestivého záchvatu.
Konkrétní spouštěče se u každého člověka liší; u vysoce senzitivních jedinců může epizodu vyvolat takřka jakýkoliv podnět. Identifikace těchto faktorů bývá náročná, protože podle takzvané prahové teorie nemusí jeden izolovaný podnět migrénu spustit, zatímco kombinace několika vlivů působících současně už ano. Tento práh se navíc může v čase měnit.
Mezi nejčastější spouštěče patří:
- Stres a emocionální faktory (až 80 % případů): Patří sem úzkost, napětí, deprese, ale i silné pozitivní vzrušení.
- Fyzické spouštěče: Únava, nedostatek spánku či nepravidelný spánkový režim, extrémní fyzická námaha, zatuhlá šíje a ramena, únava očí (např. z monitoru) nebo stomatologické problémy typu skřípání zubů.
- Vynechaná jídla a dietní faktory (kolem 57 % případů): Často jde o nepravidelnost v jídle, dehydrataci a specifické potraviny. Nejvýraznějším viníkem je alkohol, zejména červené víno. Mezi další spouštěče patří čokoláda, zrající sýry, citrusy, kofein, glutamát sodný (MSG), tyramin, aspartam a dusičnany. Moderní výzkumy naznačují, že náhlé chutě na jídlo mohou být spíše časným příznakem prodromální fáze než samotným spouštěčem.
- Počasí a změny prostředí (kolem 53 % případů): Typicky jde o výkyvy vlhkosti, barometrického tlaku nebo teploty. Škodit mohou i ostrá či blikající světla, hluk, silné pachy a zakouřené či nevětrané prostory.
- Určité léky: Například některé léky na spaní, kombinovaná perorální antikoncepce, další přípravky s obsahem estrogenu (kroužky, náplasti) a substituční hormonální terapie.
- Onemocnění: Infekce typu běžného nachlazení či chřipky mohou migrénu vyvolat zejména u dětí.
Jak se migréna diagnostikuje?
Lékaři obvykle diagnostikují migrénu na základě pacientových příznaků, osobní a rodinné anamnézy a fyzikálního a neurologického vyšetření. Postupují přitom podle standardizovaných kritérií Mezinárodní klasifikace poruch bolestí hlavy (ICHD-3).
Pokud jsou však příznaky neobvyklé nebo vyšetření vykáže abnormální nálezy, může lékař nařídit další testy k vyloučení jiných onemocnění:
- Krevní testy: Slouží k odhalení celkových zdravotních potíží prostřednictvím laboratorních analýz.
- Rentgen dutin: Zjišťuje překrvení nebo jiné strukturální problémy v oblasti dutin, které mohou přispívat k bolestem hlavy.
- Magnetická rezonance (MRI): Využívá magnetické pole a rádiové vlny k vytvoření detailních snímků mozku a okolních struktur.
- CT vyšetření: Kombinuje rentgenové záření a počítačovou technologii k vytvoření podrobných řezů hlavou; zobrazuje více detailů než standardní rentgen.
- Lumbální punkce: Měří tlak v páteřním kanálu a umožňuje rozbor mozkomíšního moku k detekci infekcí či jiných závažných patologií.
- Elektroencefalogram (EEG): Vyhodnocuje elektrickou aktivitu mozku a možnost výskytu záchvatových onemocnění.
- Deníky bolestí hlavy: Klíčový nástroj pro sledování frekvence, trvání, spouštěčů a charakteru bolesti. Pomáhají lékařům identifikovat vzorce a potvrdit diagnózu.
Jaké jsou možnosti léčby migrény?
V současné době neexistuje lék, který by migrénu definitivně vyléčil, k dispozici je však řada metod pro účinné zmírnění a zvládnutí jejích příznaků. Léčba kombinuje akutní opatření pro okamžitou úlevu a personalizované změny životního stylu zaměřené na individuální spouštěče.
Vzhledem k tomu, že se na vzniku migrény podílí více neurotransmiterů a nervových drah, může být nalezení správné terapie procesem zkoušení. Každý pacient totiž reaguje na zásahy do různých chemických systémů odlišně.
Akutní (abortivní) léčba
Tyto léky dokážou zastavit rozvíjející se migrénu hned v počátku nebo zabránit jejímu dalšímu zhoršení. U mírných až středně silných záchvatů jsou lékem první volby nesteroidní antirevmatika (NSAID) – vysokou účinnost potvrzují studie u kyseliny acetylsalicylové (aspirin), ibuprofenu a diklofenaku. Pomoci může i paracetamol.
U středně silných až silných záchvatů se preferují triptany, které působí na serotoninové receptory, čímž tlumí bolest a zánět. Mezi novější alternativy patří gepanty (blokátory CGRP), které lze využít pro akutní i preventivní léčbu. Na rozdíl od triptanů nestahují cévy, což je činí bezpečnějšími pro pacienty s kardiovaskulárním rizikem. Podobně působí i ditany (např. lasmiditan), které rovněž nevyvolávají vazokonstrikci.
Další možnosti zahrnují ergotaminy (např. dihydroergotamin), které jsou nejúčinnější při včasném podání a často se kombinují s léky proti nevolnosti. Právě antiemetika (např. metoklopramid) mohou sama o sobě ulevit u lehčích forem migrény. Opioidy zůstávají až poslední možností pro nejtěžší případy, kdy ostatní terapie selhávají, a to kvůli vysokému riziku závislosti a vzniku chronických bolestí z nadužívání léků.
Upozornění: Nadměrné užívání analgetik, triptanů či kofeinu může vést k tzv. rebound fenoménu – bolestem hlavy z nadužívání léků. K tomu typicky dochází, pokud jsou tyto látky užívány více než 15 dní v měsíci po dobu delší než tři měsíce.
Preventivní léčba
Cílem prevence je snížit frekvenci, intenzitu a trvání záchvatů a omezit potřebu akutních léků. O této formě léčby se uvažuje, pokud se migrény objevují častěji než čtyřikrát za měsíc nebo výrazně omezují kvalitu života.
- Beta-blokátory (propranolol, metoprolol): Účinné zejména u nekuřáků s vysokým krevním tlakem.
- Antidepresiva (amitriptylin, venlafaxin): Vhodná při souběžné depresi, úzkosti nebo nespavosti.
- Antikonvulziva (topiramát, kyselina valproová): Pomáhají snižovat frekvenci záchvatů, přičemž topiramát může napomoci i při redukci nadváhy.
- Blokátory vápníkových kanálů (verapamil): Často volené u žen v reprodukčním věku.
- Biologická léčba: Monoklonální protilátky proti CGRP představují moderní a vysoce účinnou možnost pro pacienty, u nichž tradiční léčba selhala.
- Botulotoxin: Doporučuje se dospělým s chronickou migrénou (bolest 15 a více dní v měsíci).
Neuromodulační přístroje
Nenosná či ruční zařízení stimulující specifické nervy nabízejí nefarmakologickou cestu k léčbě i prevenci s minimem vedlejších účinků.
- Externí stimulace trojklanného nervu (eTNS): Čelenka stimulující trojklanný nerv, klíčový aktér migrény.
- Vzdálená elektrická neuromodulace (REN): Zařízení na paži, které aktivuje přirozené mechanismy těla pro tlumení bolesti.
- Stimulátor bloudivého nervu: Ruční přístroj přikládaný na krk k léčbě migrény i clusterových bolestí hlavy.
- Transkraniální magnetická stimulace: Vysílá magnetické pulzy do zadní části hlavy, čímž přerušuje abnormální mozkovou aktivitu. Používá se k akutní i
preventivní léčbě .
Alternativní a doplňkové terapie
- Akupunktura: Metaanalýza z roku 2025 potvrdila, že akupunktura ve srovnání s kontrolními skupinami významně snižuje frekvenci i délku migrén a počet dnů s bolestí hlavy, a to při minimu vedlejších účinků. Jde o odborně velmi dobře podloženou doplňkovou metodu.
- Kraniosakrální terapie: Jemná, neinvazivní manuální terapie, která kombinuje masážní a osteopatické techniky. Studie z roku 2022 naznačuje, že může pomoci zmírnit intenzitu a frekvenci bolestí, snížit míru omezení v běžném životě i spotřebu léků.
- Kopretina řimbaba: Tradiční bylinný lék na migrénu. Metaanalýza z roku 2025 prokázala, že snižuje četnost a trvání záchvatů, ačkoliv u nevolnosti a dalších doprovodných příznaků nebylo zaznamenáno statisticky významné zlepšení.
- Terapie zeleným světlem: Podle studie z roku 2025 vede pravidelné vystavování se zelenému světlu ke snížení intenzity i frekvence migrenózních bolestí, zlepšuje kvalitu života a omezuje potřebu medikace.
- Odvar Wuzhuyu (tradiční čínská medicína z evodie): Studie z roku 2018 zjistila, že tato bylinná směs zmírňuje intenzitu i frekvenci bolestí a snižuje spotřebu analgetik rychleji než placebo.
- Goreinsan (tradiční japonská medicína): Studie z roku 2018 provedená na 45 pacientech ukázala, že tato starodávná receptura zlepšuje intenzitu a frekvenci bolestí hlavy, zejména u migrén vázaných na změny počasí.
Nové a nastupující terapie
Následující léčebné postupy jsou ve fázi výzkumu nebo jsou nově dostupné a nemusí být zatím široce přístupné.
- CT-132: Jde o vůbec první digitální terapeutikum na předpis schválené úřadem FDA pro prevenci epizodické migrény. Tato softwarová zdravotnická intervence je poskytována prostřednictvím aplikace v chytrém telefonu a využívá se souběžně se stávající léčbou. Schválena byla na základě dvou randomizovaných klinických studií, které prokázaly významný pokles počtu migrenózních dnů v měsíci.
- Migraine Therapy System: Pilotní studie ukázala, že tento nový, plně implantabilní systém pro terapii migrény vedl u lidí s chronickou formou onemocnění k trvalému snížení frekvence a závažnosti bolestí hlavy.
- Monoklonální protilátka cílící na PACAP: Slibná nová léčba pro pacienty, kteří nereagují na terapie založené na CGRP. Ukazuje se, že adenylátcyklázu aktivující polypeptid hypofýzy (PACAP) spouští migrény skrze odlišnou dráhu, což z něj činí alternativní cíl pro budoucí léčiva.
Jaké jsou přírodní přístupy a úpravy životního stylu při migréně?
Mnoho lidí pociťuje výraznou úlevu díky změnám v životosprávě a využívání přírodních strategií.
Strava
Studie z roku 2021 zjistila, že šestnáctitýdenní dieta s vysokým obsahem tučných ryb pomohla 182 dospělým s častými migrénami snížit frekvenci i intenzitu záchvatů. Obecně platí, že je vhodnější konzumovat více bílkovin, omezit jednoduché sacharidy a průmyslově zpracované potraviny a dopřát si tři pravidelná jídla denně bez vynechávání.
Zatímco některým pacientům prospívá bezlepková nebo keto dieta, dobře funguje i zdravá středomořská strava – nejdůležitější je vybrat si takový stravovací režim, který dokážete dlouhodobě dodržovat.
Vedení potravinového deníku nebo vyzkoušení řízené eliminační diety může pomoci identifikovat osobní potravinové spouštěče. Snažte se však, aby tento proces nenarušil vaše běžné zdravé stravovací návyky, protože význam potravinových spouštěčů se často přeceňuje.
Doplňky stravy
Následující doplňky stravy jsou v souvislosti se zvládáním migrény skloňovány nejčastěji.
Hořčík: Metaanalýza z roku 2024 prokázala, že doplňování hořčíku významně snížilo frekvenci a závažnost migrén i počet dnů s bolestí hlavy v měsíci. K prevenci se obvykle využívá oxid hořečnatý.
Koenzym Q10 (CoQ10): Jde o sloučeninu rozpustnou v tucích, kterou si tělo samo vyrábí a získává ji i z potravy. Pomáhá produkovat buněčnou energii (ATP) v mitochondriích a působí jako antioxidant. Metaanalýza z roku 2025 zjistila, že CoQ10, ať už samostatně, nebo v kombinaci s jinými doplňky, pomáhá snižovat frekvenci, závažnost a trvání migrén.
Riboflavin (vitamin B2): Odborný přehled z roku 2025 uvádí, že v jedné klinické studii měli dospělí užívající 400 mg riboflavinu denně po dobu tří měsíců přibližně o 50 % méně migrén a o 40 % méně dnů s bolestí hlavy ve srovnání s placebo skupinou, což potvrzuje jeho přínos v prevenci.
Aromaterapie
Esenciální oleje mohou pomoci při bolestech i dalších příznacích, jako jsou nevolnost, nespavost či svalové napětí, a podporují relaxaci. Pokud jsou však u vás silné vůně samy o sobě spouštěčem záchvatů, postupujte opatrně. Mezi nejčastěji používané oleje patří:
- Levandule: Ve studii z roku 2012 inhalovalo 47 dospělých s migrénou levandulový esenciální olej po dobu 15 minut během akutního záchvatu. U těchto pacientů došlo během následujících dvou hodin k výrazně většímu zmírnění bolesti hlavy než u skupiny, která olej nepoužila. Studie z roku 2016 navíc ukázala, že levandulový olej používaný vedle standardní preventivní léčby snižuje frekvenci a závažnost migrén, což naznačuje jeho preventivní potenciál.
- Máta peprná: Studie z roku 2019 zjistila, že aplikace mátového oleje do nosu významně snížila intenzitu i frekvenci bolestí hlavy a u většiny pacientů přinesla úlevu. Jeho účinnost je srovnatelná s lidokainem, což je typ anestetika.
Meditace
Studie z roku 2017 zahrnující více než 40 pacientů s chronickou migrénou ukázala, že trénink založený na všímavosti (mindfulness) přináší podobné výsledky jako konvenční terapie. Obě sledované skupiny zaznamenaly úbytek šesti až osmi dnů s bolestí hlavy za měsíc, snížily spotřebu léků a vykázaly zlepšení v testech disability. Přibližně polovina pacientů v každé skupině dosáhla více než 50% úbytku bolestí a většina z nich již nesplňovala kritéria pro diagnózu chronické migrény.
Další úpravy životního stylu
Konkrétní doporučení pro vaši situaci vždy konzultujte se svým lékařem.
- Spánek: Studie z roku 2022 potvrzuje, že lidé trpící častými migrénami mají často nekvalitní spánek. Snažte se spát 7 až 8 hodin denně, dodržujte pravidelný režim a vyhýbejte se odpolednímu pospávání. Pokud nemůžete usnout ani po 20 až 30 minutách, vstaňte a vyzkoušejte relaxační techniky.
- Cvičení: Začínejte pozvolna a cvičte pouze ve dnech bez migrény, ideálně 30 minut třikrát týdně. Nejvhodnější je aktivita střední intenzity, například chůze; náročné cvičení může být pro někoho spouštěčem.
- Hydratace: Vypijte 7 až 8 sklenic vody denně a omezte příjem kofeinu.
Jak ovlivňuje migrénu nastavení mysli?
Nastavení mysli člověka může významně ovlivnit frekvenci, závažnost i dopad migrenózních záchvatů na každodenní život. Negativní vzorce – jako je stres, obavy, katastrofické scénáře nebo pocit bezmoci vůči záchvatům – mohou zvýšit náchylnost k migrénám a zesílit vnímání bolesti. Naopak pozitivní přístup – zahrnující optimismus, odolnost, přijetí a proaktivní zvládání – může zátěž spojenou s tímto stavem reálně snížit. Všímavost (mindfulness), sebedůvěra ve vlastní schopnosti a strategie zvládání stresu rovněž podporují zdravější reakce na spouštěče migrény.
Jak mohu migréně předcházet?
Nejúčinnějším způsobem zvládání migrén je často zaměření se na prevenci bolesti dříve, než vůbec začne. To obvykle zahrnuje kombinaci úprav životního stylu a terapeutických strategií.
- Dodržujte pravidelný denní režim: Pravidelný spánek, jídlo, hydratace a cvičení snižují zranitelnost vůči spouštěčům.
- Identifikujte a omezte ovlivnitelné spouštěče: Pomoci vám v tom může vedení deníku bolestí hlavy.
- Zvažte preventivní léčbu: Pokud jsou záchvaty časté nebo omezující, poraďte se o lécích (viz sekce o léčbě výše).
- Pravidelně snižujte stres: Využívejte jógu, meditaci, kognitivně-behaviorální terapii nebo jiné techniky.
- Udržujte si zdravou váhu: Obezita zvyšuje frekvenci migrén a je rizikovým faktorem pro přechod do chronického stadia.
- Léčte souběžná onemocnění: Deprese, úzkosti a poruchy spánku mohou zátěž migrény umocňovat.
Jaké jsou možné komplikace migrény?
U většiny lidí s migrénou se vážné komplikace nerozvinou, přesto existují uznávaná rizika, o kterých je důležité vědět:
- Problémy s duševním zdravím: Lidé s migrénou mohou mít mírně vyšší riziko rozvoje psychických stavů, včetně deprese, bipolární poruchy, úzkosti a panické poruchy.
- Bolesti hlavy z nadužívání léků: Jsou způsobeny příliš častým užíváním léků na bolest. Pacienti se sice snaží ulevit si od utrpení, ale časem může tato nadměrná konzumace paradoxně způsobit, že se bolesti hlavy objevují častěji. Vzniká tak začarovaný kruh, kdy se lék stává příčinou nových potíží.
- Ischemická cévní mozková příhoda: Nastává, když krevní sraženina zablokuje průtok krve do mozku. Lidé trpící migrénou s aurou mají přibližně dvojnásobné riziko ischemické mrtvice ve srovnání s těmi, kteří aurou netrpí, ačkoliv celkové riziko zůstává nízké.
- Status migrainosus: Při této vzácné, ale závažné komplikaci trvají silné bolesti a nevolnost déle než 72 hodin. Symptomy mohou být natolik intenzivní, že vyžadují hospitalizaci.
- Persistentní aura bez infarktu: Příznaky aury trvají déle než jeden týden, ale vyšetření mozku neukazuje žádné známky mrtvice.
- Migrenózní infarkt: Během typického migrenózního záchvatu se objeví jeden nebo více příznaků aury spolu se sníženým průtokem krve do mozku.
- Záchvat vyvolaný migrenózní aurou: Jde o epileptický záchvat, který je spuštěn během záchvatu migrény doprovázeného aurou.
- Imobilita: Krutá bolest během záchvatů může znemožnit běžné fungování. Zejména chronická migréna může způsobovat výrazné každodenní omezení a ztrátu produktivity.
–ete–